Gastrointestinal Diseases
消化管は、食道・胃・小腸・大腸から構成され、消化・吸収・排泄を担う生命維持に不可欠な臓器系です。なかでも消化管に発生する腫瘍性病変は、初期には自覚症状に乏しいことが多く、発見の遅れが予後に大きく影響するため、的確な診断と適切な治療介入が極めて重要です。
当科では、食道がん、胃がん、大腸がんをはじめとする消化管悪性腫瘍や、腺腫・粘膜下腫瘍などの前がん病変・良性腫瘍に対し、内視鏡検査を中心とした精密診断を行い、内視鏡治療から薬物療法まで、関連診療科や地域医療機関と連携しながら最新のエビデンスに基づいた集学的治療を提供しています。特に内視鏡診断・治療においては、病変の質的診断や深達度評価を重視し、低侵襲で根治性の高い治療を目指しています。また、器質的疾患のみならず、機能性ディスペプシアや過敏性腸症候群などの機能性消化管障害に対しても、器質的疾患の除外を含めた適切な評価を行い、症状や生活背景に配慮した治療を行っています。
早期食道癌に対しては、内視鏡的粘膜下層剝離術(ESD)による低侵襲治療を積極的に行っています。進行癌に対しては、外科・放射線科と連携し、抗がん剤治療と放射線療法を組み合わせた化学放射線療法など、患者様の状態に合わせた治療法を選択しています。
画像強調内視鏡(IEE)や拡大観察、超音波内視鏡を駆使して、病変の正確な診断と早期発見に努めています。治療においては、ESDによる低侵襲治療に加え、切除不能・再発胃癌に対しては遺伝子関連検査(バイオマーカー検査)に基づいて治療を選択し、化学療法や分子標的薬、免疫チェックポイント阻害薬を用いた薬物療法を行っています。
小型の腺腫に対しては浸水下内視鏡的粘膜切除術(UEMR)を積極的に実施しています。また、癌を疑う病変や大型の病変に対してはESDも行っており、高リスク症例に対しては外科と合同で十二指腸腹腔鏡内視鏡合同手術(D-LECS)も行っています。
大腸ポリープや早期大腸癌に対する内視鏡的切除術(EMR/ESD)を数多く施行しています。また進行癌に対しては、遺伝子関連検査に基づいて治療を選択し、分子標的薬や免疫チェックポイント阻害薬を用いた化学療法を行っています。
小腸癌、GIST(消化管間質腫瘍)、NET(神経内分泌腫瘍)などの希少腫瘍に対しても、超音波内視鏡、カプセル内視鏡、ダブルバルーン小腸内視鏡などの検査機器を用いて診断を行い、専門的な治療を行っています。神経内分泌腫瘍に対しては、アイソトープ治療センターと連携してペプチド受容体放射性核種療法(PRRT)を行っています。
機能性ディスペプシア(FD)や過敏性腸症候群(IBS)など、器質的な異常が見つからないもののつらい症状を伴う疾患に対しても、詳細な病態評価ときめ細やかな治療を行っています。
食道・胃・十二指腸・大腸に発生する早期消化管癌に対し、内視鏡的粘膜下層剥離術(Endoscopic Submucosal Dissection:ESD)を中心とした低侵襲治療を積極的に行っています。治療に先立っては、最新世代の内視鏡機種および高性能光源を用いた精緻な観察を行い、拡大観察や画像強調内視鏡、超音波内視鏡を用いてによって病変の質的診断・深達度診断を高精度に評価します。そのうえで、外科を含む多職種と十分に協議し、患者さん一人ひとりの病状に応じて治療方針を検討しています。
ESDは、病変を一括切除することにより正確な病理診断を可能とし、根治性と臓器温存を両立できる一方で、高度な技術と豊富な経験を要する難易度の高い手技です。当科では、咽頭を除く食道・胃・十二指腸・大腸のすべての消化管臓器においてESDを施行しており、巨大病変、高度線維化症例、治療後再発病変、憩室上病変など、一般に難易度が高いとされる症例に対しても、積極的に内視鏡治療を行っています。また気道狭窄のリスクを有する症例や頸部食道の病変、十二指腸癌などに対しては手術室での全身麻酔下ESDも行っています。豊富な症例経験と確立された手技・周術期管理により、安全性と治療成績の向上を常に追求しています。
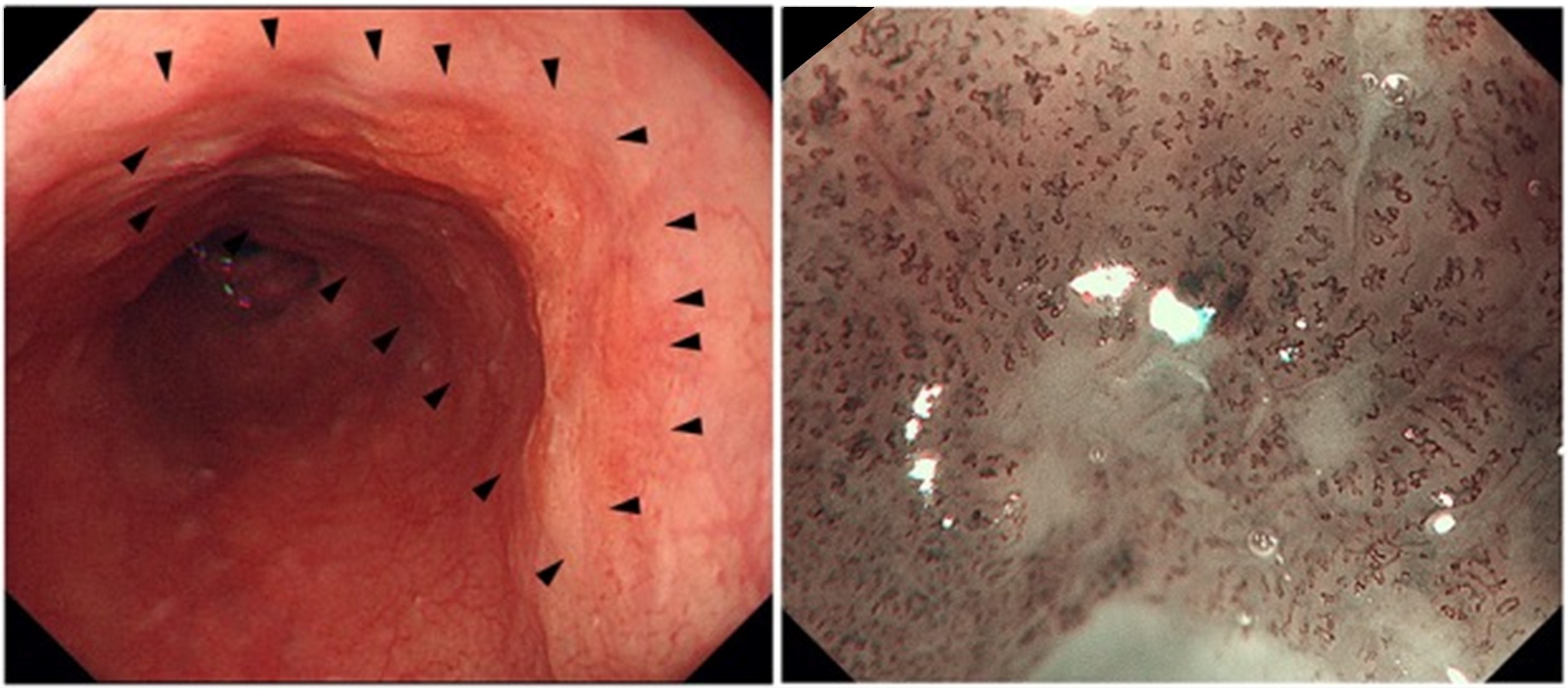 図1. 拡大内視鏡を用いた食道癌の深達度診断
図1. 拡大内視鏡を用いた食道癌の深達度診断
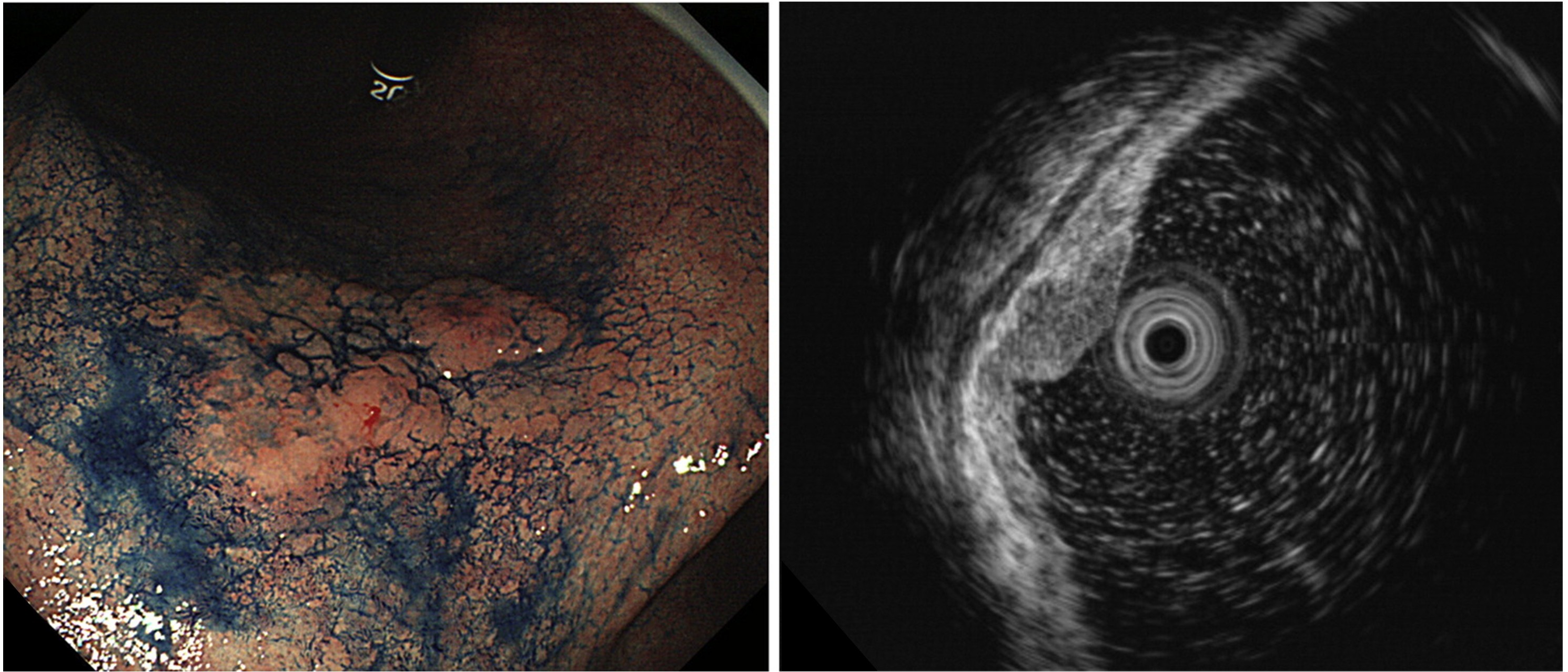 図2. 超音波内視鏡を用いた胃癌の深達度診断
図2. 超音波内視鏡を用いた胃癌の深達度診断
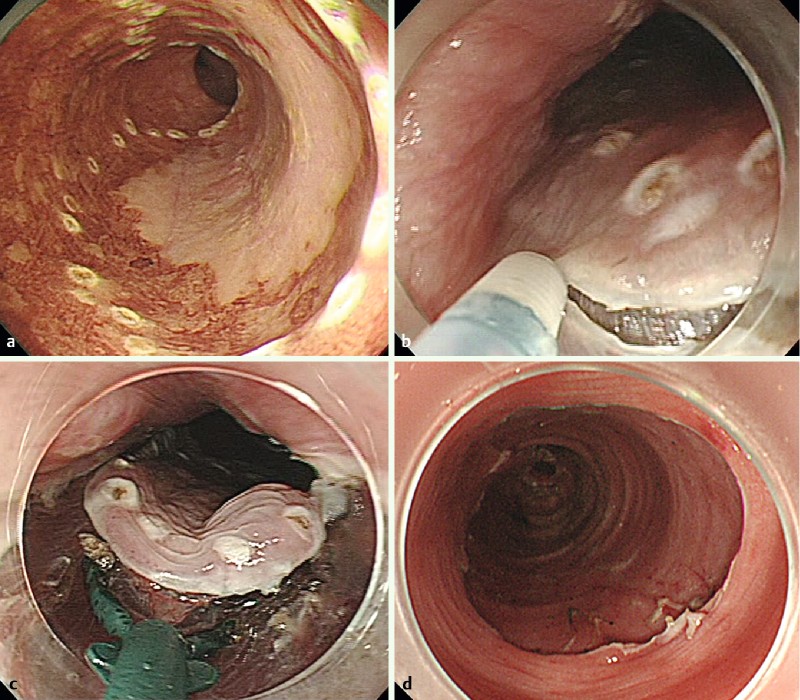 図3. 食道癌に対する内視鏡的粘膜下層剥離術(ESD)
図3. 食道癌に対する内視鏡的粘膜下層剥離術(ESD)
切除不能な消化管癌に対して、最新の国内外エビデンスに基づいた化学療法を実践しています。食道癌、胃癌、大腸癌をはじめとする各疾患において、分子標的薬や免疫チェックポイント阻害薬を含む標準治療を行い、患者さんの全身状態や腫瘍特性に応じた治療戦略を構築しています。膠原病や移植術後といった特殊な基礎疾患を有する症例、心不全、肝硬変、高度腎機能低下症例や透析症例などのハイリスク症例に対しても、専門科と連携しながら可能な限り治療を行っています。
当院は全国に13施設指定されている「がんゲノム医療中核拠点病院」の一つであり、遺伝子パネル検査を日常診療に積極的に取り入れています。これにより、標準治療に加えて、遺伝子異常に基づく治験や臨床試験への参加が可能となり、患者さんに新たな治療選択肢を提供しています。ゲノム情報は専門家チームで慎重に検討し、科学的根拠に基づいた治療提案を行っています。
また消化器外科とは毎週定期的にカンファレンスを開催し、遠隔転移を有する進行癌や切除不能な局所進行癌に対しても、化学療法による腫瘍縮小後にコンバージョン手術を目指せないかを常に検討しています。内科・外科が密に連携することで、「切除不能」と判断された症例に対しても、可能な限り治癒を目指した集学的治療を追求しています。
さらに消化管通過障害を伴う症例に対しては、QOL維持を重視した支持療法にも力を入れています。内視鏡的ステント留置や内視鏡的胃瘻造設術(PEG)、術後瘢痕などによる消化管狭窄に対しては内視鏡下バルーン拡張術を積極的に行っています。また腹部手術後などでPEG造設が難しい症例には放射線IVR科と連携した経皮経食道胃管挿入術(PTEG)を実施しています。内視鏡的アプローチが困難な症例に対しては、CTガイド下胃瘻造設術にも対応可能であり、患者さんの状態に応じた柔軟な対応を行っています。
器質的疾患のみならず、消化管の運動異常や機能異常を主体とする機能性消化管疾患に対しても専門的な診療を行っています。高度逆流性食道炎、アカラシア、食道運動障害が疑われる症例に対しては、外科と連携しながら24時間pHモニタリングや高分解能食道内圧検査を実施しています。これらの検査により症状の原因を客観的に評価したうえで、薬物療法、内視鏡治療、外科治療を含めた治療方針を検討しています。症状が高度な逆流性食道炎に対しては、内視鏡的逆流防止粘膜切除術(ARMS)や、外科ではNissen法による逆流防止手術にも対応しています。
また、アカラシアに対しては、経口内視鏡的筋層切開術(POEM)は当科では施行していないものの、必要な症例に対してアカラシアバルーン拡張術を行っています。外科と連携し、Heller-Dor術による外科治療も可能です。さらに、POEMが最適と判断された症例については、POEMを専門的に実施している施設へ適切に紹介することで、患者さんにとって最良の治療機会を確保しています。
一方、慢性偽性腸閉塞(CIPO)をはじめとする腸管機能不全の症例に対しては、腸管不全センターを中心とした多職種連携のもと、診療を行っています。対症療法を基本としつつ、病態に応じて外科手術を検討するとともに、在宅中心静脈栄養(TPN)を含む栄養療法を組み合わせ、長期的な生活の質を重視した総合的な医療を提供しています。