Inflammatory Bowel Disease(IBD)
炎症性腸疾患(Inflammatory Bowel Disease:IBD)は、主に潰瘍性大腸炎とクローン病に代表される、腸管に慢性的な炎症を生じる疾患の総称です。原因は完全には解明されていませんが、遺伝的要因、免疫異常、腸内細菌叢、環境因子などが複雑に関与すると考えられています。IBDは再燃と寛解を繰り返す特徴があり、長期的な経過観察と継続的な治療が必要です。
当科では、最新のエビデンスに基づいた薬物療法、内視鏡治療、栄養療法に加え、関連診療科や地域の医療機関と連携した総合的な診療体制を整えています。患者さん一人ひとりの病態に応じた最適な治療を提供し、長期的な生活の質(QOL)の向上を目指しています。
当科では、軽症から重症まで幅広い潰瘍性大腸炎に対し、最新の国内外エビデンスに基づいた薬物療法を提供しています。5-ASA製剤、ステロイド、免疫調整薬、生物学的製剤、JAK阻害薬など、多様な治療選択肢を病状に応じて適切に組み合わせています。
難治例では治験・臨床試験への参加も積極的に検討し、より高い寛解維持を目指した治療戦略を提案しています。重症例では外科と密に連携し、適切なタイミングでの外科治療も含めた包括的な診療を行っています。
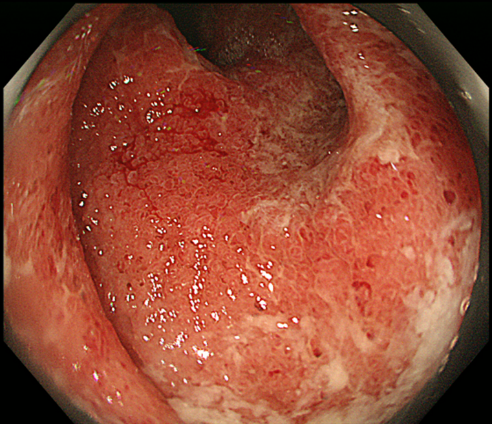
図1. 潰瘍性大腸炎の活動性病変。粗造粘膜に潰瘍と白苔付着を認める。
クローン病に対しては、腸管病変の部位・範囲・活動性を詳細に評価したうえで、栄養療法、免疫調整薬、生物学的製剤、JAK阻害薬などを組み合わせた個別化治療を行っています。
小腸病変に対してはダブルバルーン小腸内視鏡を用いた精密診断が可能であり、狭窄に対しては内視鏡的バルーン拡張術(EBD)も積極的に実施しています。瘻孔や膿瘍を伴う複雑病変に対しては、外科・放射線科と連携した集学的治療を提供しています。
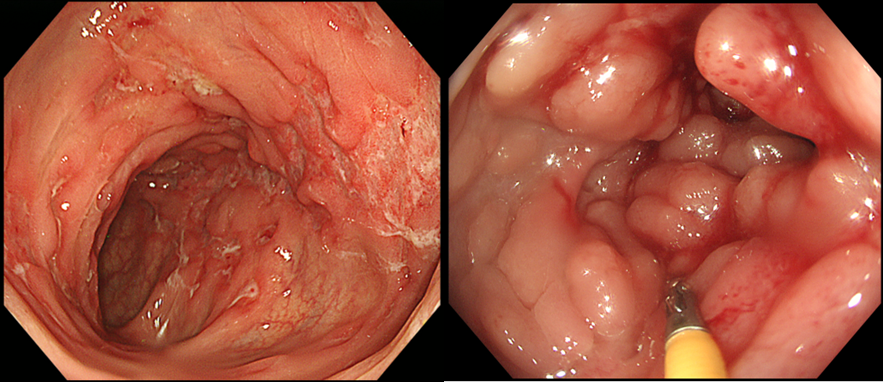
図2. クローン病の活動性病変。縦走潰瘍(左)と敷石像(右)を認める。
腸管ベーチェット病に対しては、病変の深さや活動性を内視鏡・画像検査で丁寧に評価し、5-ASA製剤、ステロイド、免疫調整薬、生物学的製剤などを用いた治療を行っています。難治例では免疫内科と連携し、全身病としての視点から最適な治療方針を検討しています。穿孔や大量出血などの重篤な合併症が疑われる場合には、外科と迅速に協力し、安全性を最優先した対応を行っています。
好酸球性腸炎、虚血性腸炎、薬剤性腸炎、感染性腸炎など、IBD以外の炎症性腸疾患に対しても、専門的な診断と治療を提供しています。必要に応じて免疫内科、感染症内科、外科などと連携し、疾患の背景に応じた総合的な診療を行っています。
当科では、炎症性腸疾患の診断において、内視鏡検査、カプセル内視鏡、ダブルバルーン小腸内視鏡、CTなどを組み合わせ、病変の範囲・深達度・活動性を精密に評価しています。また、便中カルプロテクチンや血液バイオマーカー(特にLRG:ロイシンリッチα2グリコプロテイン)を活用し、非侵襲的かつ客観的な病勢評価を行っています。これにより、治療効果の判定や再燃予測を高精度に行うことが可能です。
IBD診療では、症状の改善だけでなく、粘膜治癒(mucosal healing)を含む客観的指標の達成を治療目標とする「Treat to Target(T2T)」が重要視されています。当科では、内視鏡所見、カルプロテクチン、LRGなどのバイオマーカーを定期的に評価し、治療目標に向けて治療強度を適切に調整しています。これにより、長期的な再燃予防、ステロイドフリー寛解、QOLの向上を目指した体系的な治療を実践しています。
炎症性腸疾患は患者さんごとに病態が大きく異なるため、当科では遺伝子パネル検査や治療反応性の評価を通じて、より精密な個別化医療を推進しています。生物学的製剤の選択や切り替え、治療強度の調整については、IBD専門医が中心となり、患者さんの生活背景や希望も踏まえて最適な治療計画を立案しています。
難治性IBDに対しては、外科、放射線科、栄養サポートチーム、免疫内科、感染症内科、精神科などと連携し、包括的な治療を提供しています。特にクローン病の狭窄・瘻孔・膿瘍に対しては、内科と外科の定期カンファレンスにて内視鏡治療・薬物治療・外科治療を組み合わせた最適な治療戦略を検討しています。
当科では、地域の関連病院・基幹病院と緊密に連携し、診断・治療・長期フォローアップを切れ目なく行える体制を整えています。紹介患者さんの治療方針については、必要に応じて当科専門医が情報共有を行い、地域全体で質の高いIBD診療を提供できるよう努めています。また、治療が難渋する症例や複雑な病態を有する患者さんに対しては、不定期にIBDボードを開催し、治療方針について意見交換を行っています。これにより、最新の知見と多角的な視点に基づいた最適な治療戦略を立案し、患者さん一人ひとりに最も適した医療を提供しています。
また、従来の治療で効果が得られにくい難治例に対しては、研究段階ではありますが、糞便微生物移植(FMT)にも取り組んでいます。腸内細菌叢の改善を通じて新たな治療選択肢となる可能性があり、今後の発展が期待される分野です。
IBDでは栄養状態の管理が重要であり、当科では栄養サポートチームと協力し、経腸栄養、在宅中心静脈栄養(HPN)などを含む栄養療法を提供しています。また、長期疾患に伴う心理的負担に対しても、必要に応じて専門家と連携し、患者さんの生活の質(QOL)を重視した支援を行っています。