研修医レクチャー 抗菌薬の使い方
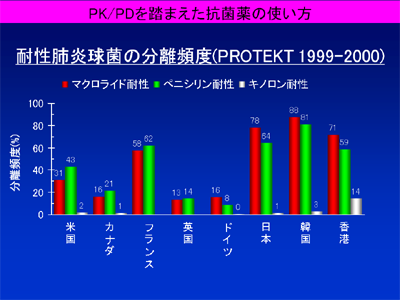
ただの風邪でもしばしば抗菌薬が処方され、抗菌薬が乱用されてきた日本は、世界的にも耐性菌が多い「耐性菌天国」となってしまいました。近年、特に市中肺炎や小児中耳炎等の起因菌として耐性化が深刻な問題となっている肺炎球菌の場合、耐性化率は米国の約2倍、英国の約5倍です。誰もが日本よりは英国に住みたいと思うでしょう。
できるだけ耐性菌を生み出さないような抗菌薬の処方を実践するために、最低限知っておかなければならない事は、次の3項目です。
(1)抗菌スペクトル、(2)組織移行性、(3)投与方法
(1)抗菌スペクトル
抗菌薬スペクトルは、グラム陽性菌、強毒性グラム陰性桿菌、弱毒性グラム陰性桿菌に分類するのが実践的です。
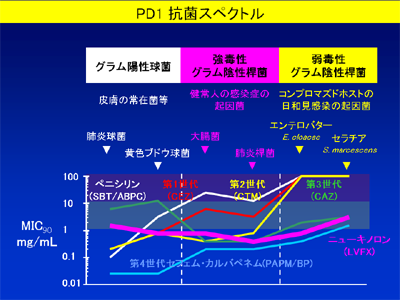
そうは言っても、なかなか覚えられない抗菌スペクトルですが、「人類が初めて手に入れた抗菌薬は、グラム陽性球菌にしか効かないペニシリンである。発見者のスコットランド人Alexander Flemingは、終戦の年である1945年にノーベル賞を受賞した。」という事実と、その後の抗菌薬の開発の歴史を知っていれば、上記の抗菌スペクトルは簡単に覚えられます。
(2)組織移行性
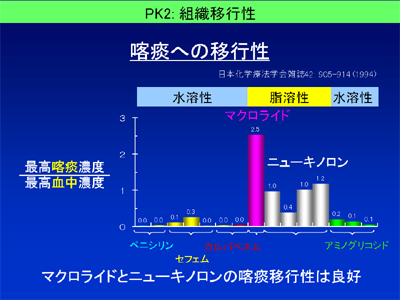
適切な抗菌スペクトルを有した抗菌薬を処方していても、抗菌薬が効きにくい事があります。そんな時には、抗菌薬の組織移行性(脂溶性抗菌薬と水溶性抗菌薬)についても検討してみましょう。喀痰への移行性は、脂溶性抗菌薬と水溶性抗菌薬で随分違います。
(3)投与方法
どんなに有効性の高い抗菌薬でも中途半端な投与をしていると、細菌をやっつけるどころか、耐性菌をますます産み出してしまう可能性があります。抗菌薬の抗菌活性が、濃度依存性なのか、それとも時間依存性なのかをきちんと把握した上で、充分量の抗菌薬の投与スケジュールを作成しましょう。

