T 「今日は甲状腺超音波検査に関する大事な論文を紹介するよ。Fさん、甲状腺癌を超音波検査で早期に発見したらその後の患者の経過はどうなると思う?」
F 「そりゃ、早くみつけたらそれだけその後の経過はいいんじゃないですか?」
T 「常識的には皆そう思うだろうけど、僕がわざわざ話しだしたということはそうでない、ってことだよね。」
S 「たしか福島県の有識者会議での議論では、専門家が死亡率については変わらないかもしれないけど再発は抑制される、って言ってましたよね。福島県が配っているパンフレットには再発のリスクを低減するってしっかり書いてあります。」
T 「でも、再発が減るなんて書いてある論文は無いよ。」
F 「無いんですか?」
S 「無いけど、専門家たちが希望的観測でそう言っている、ってことでしょう。」
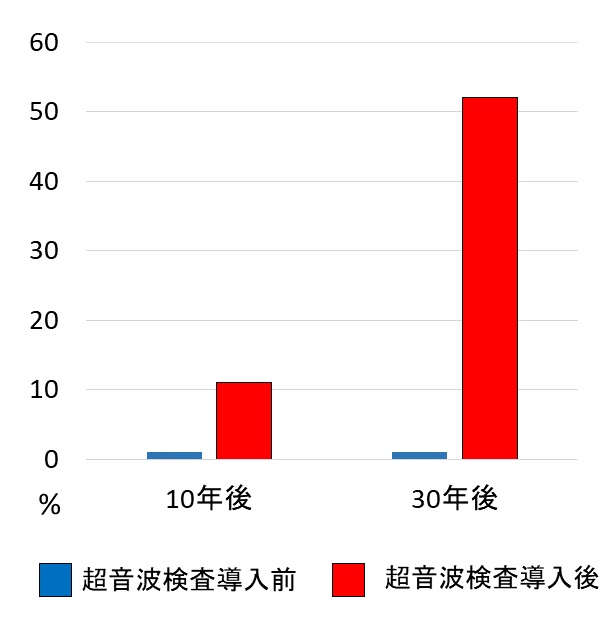
T 「じゃあそれが正しいかどうか、早速このデータを見てもらおう。これは、アメリカのメイヨークリニックで超音波検査が使えなかった時代と、使えるようになってからの子どもの甲状腺癌の術後の頸部の再発率を調べたものだ。」

F 「えっ、ちょっと待ってください。これ逆なんじゃないですか?」
S 「超音波検査を使うようになったら再発率激増じゃないですか。」
F 「これ何でですか?全然理解できません。」
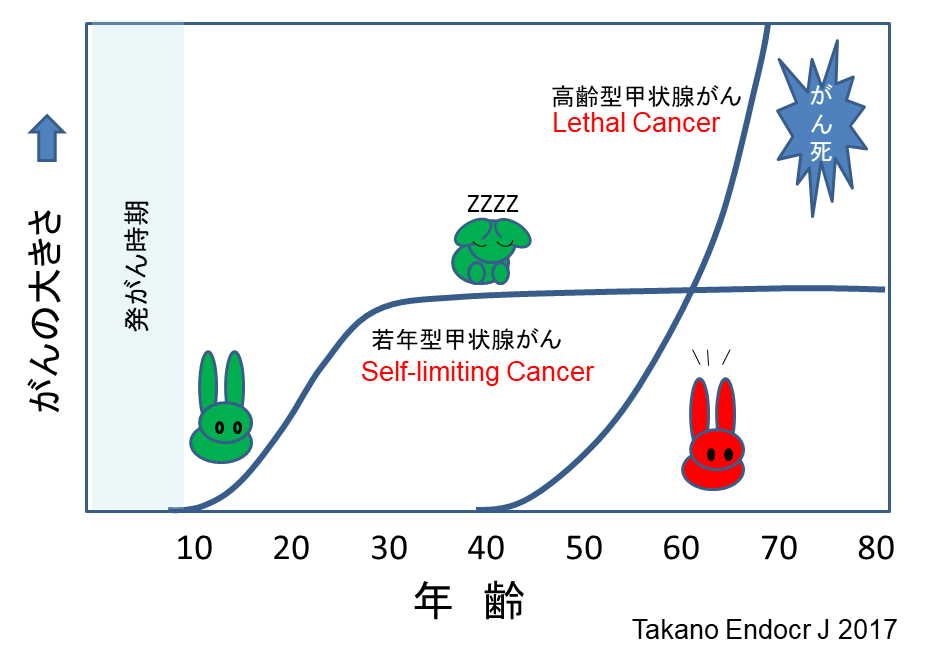
T 「わかるように順番に説明していくよ。まずは、こどもの甲状腺癌は昼寝ウサギ、だってことはわかってるよね。」
F 「この図ですね。10代、20代は活発に増殖したり転移したりするけど、そのうちおとなしくなるっていう。」
T 「そこで考えられるのが”再発の過剰診断”だ。」
S 「超音波検査が出てくる前は見つけることができなくて見逃されていたものが、見つかるようになっちゃった、ってことですね。」
T 「実は遠隔転移の出現も増えているんだよ。これは超音波検査というよりCTとかの発達によるものだと思うけどね。」
F 「えーっ!でも再発とか転移とか、見逃したら大変じゃないですか。」
T 「ふつうはそう思うよね。 実は、この論文はもう一つ重要なデータがあって、超音波検査の導入前と後で子どもの甲状腺癌の死亡率は変わってないんだ。」
S 「要するに、半分以上の子どもが超音波検査が導入される前は再発や転移があることに気づかずに、のほほんと一生を終えていた、ってことですね。まさに知らぬが仏ですね。」
T 「この論文では成人のデータも解析していて同様の傾向はあるけど、やっぱり子どもで顕著だね。昼寝ウサギだけあって転移もするし突然首のリンパを腫らしたりするけど、大抵はそれ以上大きくならなかったり、逆に縮小する。でも超音波検査をしょっちゅうやっているとそれをひっかけて再手術になっちゃう。」
S 「大変な弊害ですね。」
F 「でも”再発の過剰診断”だけでこんなに差が出るんですか。それだったら再発、っていったって問題がないわけだから、術後に超音波検査をしなかったら良いだけの話だし。」
T 「検出の問題だけでなくて実際に再発が増えている可能性はあると思うよ。原因としては2つ。まずここで解説しているけど、超音波検査だと小さいうちに癌が見つかるから早すぎる手術が行われがちになること。」
S 「子どもの癌は小さくても既に周囲に広がっていて、しかも成長期にある。でも小さいとどうしても縮小手術をしたくなって今見えているところだけ切り出してしまう。すると残した部分から再発してしまう、ってことですね。」
T 「そう、本当は成長しきってから広がった範囲を全部切除したらよいのだけど、そうなる前に一部だけ手術してしまうから、結果として何回も手術が必要になるんだ。」
F 「これも自然史を考えたら理解できますね。」
T 「もう一つの可能性は”播種”。」
F 「それ、何ですか?」
S 「検査とか手術でがんの細胞を周囲に散らしてしまって、そこから再発させてしまうことですよ。」
F 「そんな可能性、あるんですか。」
T 「手術はわからないけど、細胞診はあると思うよ。」
S 「でも成人では言われていないですよね。」
T 「成人でも実は播種はしているんだ。そういう論文も出ている。でも問題にならないだけ。」
F 「どうしてですか?」
T 「これも自然史を考えたらわかるけど、成人では昼寝ウサギのなれの果てと、本格的な甲状腺癌(高齢型)が混じっている。昼寝ウサギのなれの果ての場合、播種しても成長しないから問題ない。高齢型の場合成長が速いから、見つかった時点では既に相当大きくなっているので縮小手術にはならない。したがって、播種してそうな部分は全部手術で取ってしまうので播種していても問題なし。」
S 「なるほど。うまくできてるんですね。」
T 「これが10代20代の若年型では問題になるわけですよ。まだ成長期にあるから、播種したらそこからきっちり成長する、小さいからといって縮小手術をしたら播種した部分が残っちゃうから再発することになります。」
S 「早期診断、早期治療が却ってやぶへびになる。だから診断をつけるのにも気を付けるべきなんですね。」
T 「そう、大人と同じように気楽に細胞診をするのはリスクがあると思いますよ。そもそも子どもの小さな甲状腺癌については安全だというエビデンスはいままで無いわけですから。」
F 「そうすると、診断もできるだけしちゃいけない、手術も全摘術しかしちゃいけない、って話になりませんか。」
T 「手術がどうしても必要だとわかるまで診断しない、手術もできるだけ癌の成長を待ってからどうしても避けられない場合に縮小手術ではなく全摘術をする、という方針が理想なんだろうけどね。でも待つって言うのは本人も、親も、それに診察している我々担当医も相当ストレスがたまるから、現実的にはなかなか無理なんですよ。超音波検査でそれらしい腫瘍を見つけた時点で臨床的には”負け”ですね。諸外国のガイドラインでは小児例については基本的に腫瘍が1cmを超えないと穿刺吸引細胞診をしないし、治療も全摘術と術後の放射線治療を勧めています。日本では子どもに対しても細胞診をどんどんやっているし、手術も縮小手術が多い。すなわち再発を誘導する方針にかなり偏っています。しかもこの方針が正しいかどうかはまだ誰にもわからないんです。僕は今日本で見つかっている子どもや若者の甲状腺癌の再発率は相当高くなるだろうと予想しています。」
S 「この論文では10年後に1割、30年後で半数ですか。もしかするとアメリカより縮小手術の割合が多くて超音波検査の精度が高い分それを超えるかも知れませんね。超音波での早期発見で死亡率が下げられないことを考えたら、ほんとうに見つけ損ですね。」
T 「過剰診断例であっても、癌で死ぬことはないにせよ再発はあると考えておいた方が良いでしょう。大事なことは再発があるものだ、として患者と付き合っていくことだと思います。あらかじめ言っておかないと余計な心配をさせることになりますからね。」
参考文献
Hay ID, et al.
Papillary Thyroid Carcinoma (PTC) in Children and Adults: Comparison of Initial Presentation and Long-Term Postoperative Outcome in 4432 Patients Consecutively Treated at the Mayo Clinic During Eight Decades (1936–2015). World J Surg (2018) 42:329–42.