ロボット支援下手術
ロボット支援下手術とは?
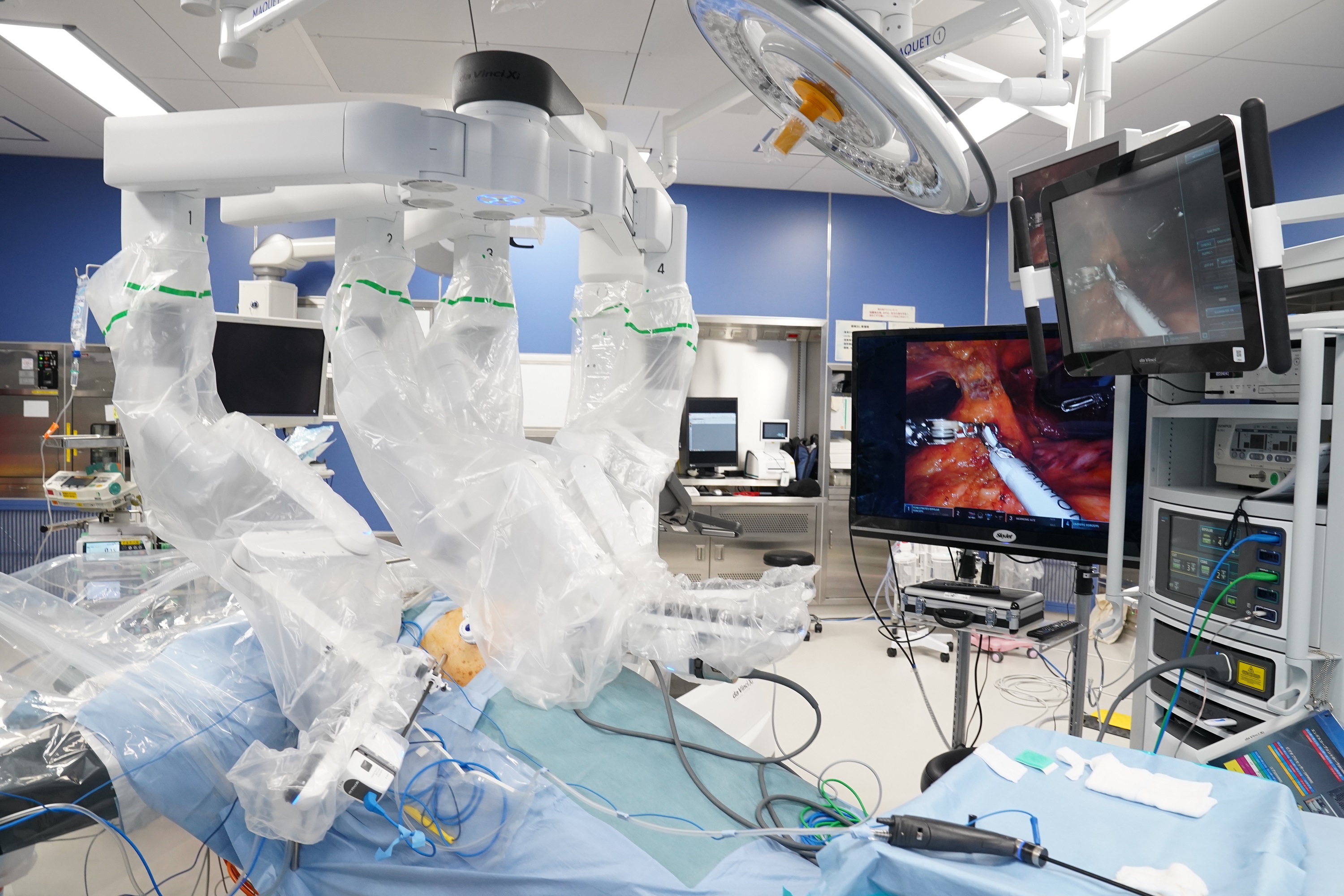
ダヴィンチ・サージカルシステム(Intuitive Surgical社製da Vinci Xi Surgical System)は、内視鏡下手術支援ロボットです。手術“支援”ロボットですので、ロボットが自動的に手術を行うわけではなく、患者さんのお腹にあけた小さな穴に手術器具や内視鏡を取り付けたロボットアームを挿入し、医師がサージョンコンソールと呼ばれる操作ボックスの中で内視鏡画像を見ながら手術操作を行います。
ロボット支援下手術の利点
高解像度三次元画像と拡大視効果
従来の腹腔鏡手術では、術者は2次元の画像を見ながら手術操作を行っていましたが、ロボット支援下手術では3次元の画像が得られるため、開腹手術と同様、お腹の中の奥行きを感じながら手術を行うことができます。また、高画質カメラによる拡大視によって、細かな血管や神経、臓器の境界をより正確に把握することができます。
鉗子の関節機能と手ぶれ防止
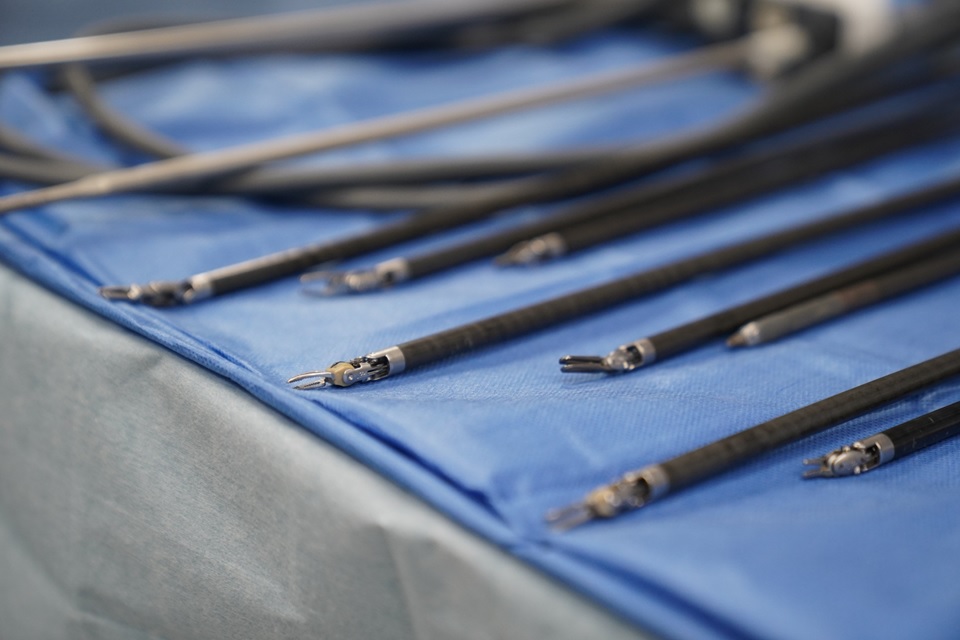
従来の腹腔鏡手術は鉗子と呼ばれる直線状の手術器具を用いており、鉗子は限られた動きしかできませんでした。しかし、ロボット支援下手術では鉗子に関節機能が付いており、人間の手首や指と同じように操作することが可能です。さらに手ぶれを全く生じないため、より緻密なリンパ節郭清や消化管の縫合等において微細な手術操作をより正確に行うことができます。
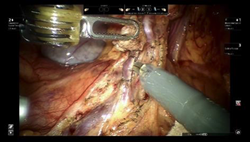
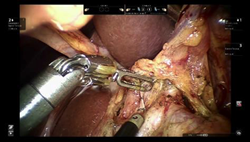
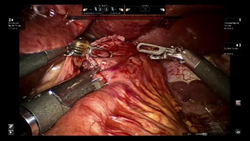
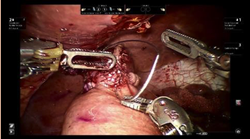
ロボット支援下胃切除術の適応
2018年4月より、胃がんに対するロボット支援下手術ついては、厳格な条件を満たす認定施設でのみ保険診療で実施することが認可されました。当院は、日本有数のロボット支援下胃切除術の実績を有しているため(2025年1月1日現在で計350例実施)、保険診療で行うことが認められています。これにより、当院ではいかなるステージの胃がんであっても、少ない経済的負担にてロボット支援下胃切除術を受けることができます。
また当院では、可能な限り胃全摘を避け、幽門側胃切除もしくは噴門側胃切除を行って胃を温存するようにしています。
腹腔鏡下手術
1)腹腔鏡下手術とは
胃がんの患者さんが手術治療を受ける場合には、現在、みぞおちから臍のあたりまでの皮膚を切開して行う開腹手術が標準とされています。しかし近年では、図のように5mm~3cm程度の小さな創(きず)から、腹腔鏡や手術器具を挿入し、モニターに映し出されるお腹の中の画像を確認しながら行う腹腔鏡下手術が普及してきました。腹腔鏡下手術は開腹手術と比較して創が小さいため、整容性に優れるとともに術後の痛みが少なく、手術からの回復も早いと言われており、当科では全国的にもいち早く取り組んできた歴史があります。
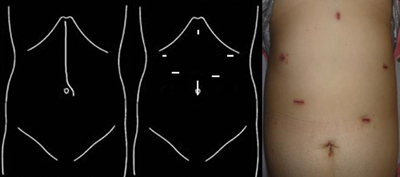
従来の開腹手術(左)と比較し、腹腔鏡手術(中、右)では創が小さく、術後の痛みも軽度です。
実際はこのように、手術に携わる全員がモニターを見ながら手術操作を進めます。腹腔鏡手術の最大のメリットは,拡大視効果による,開腹手術より精緻なリンパ節郭清です.
2)腹腔鏡手術の適応と当科における成績
当科では、胃がんに対する腹腔鏡手術が保険収載された2002年以前(1997年)から導入しており、これまでに2000例以上の腹腔鏡下もしくはロボット支援下での胃切除術を施行してきました。現在では、ステージにかかわらずほぼ全ての胃がんを対象に、腹腔鏡もしくはロボットでの胃切除を保険診療で行っております。さらに先述のとおり当科では、胃を残す手術を積極的に採用しているのが特徴であり、胃全摘を行うのはわずか1割程度です。
(図)当科における年間の胃がん切除数とそのうちのロボットもしくは腹腔鏡での手術の割合の推移です。現在ではほぼ全ての胃がん手術をロボットもしくは腹腔鏡で行っております。
食道胃接合部がん
1)食道胃接合部がんとは
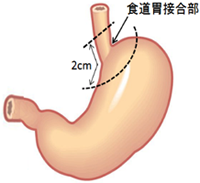
食道胃接合部とは食道と胃がつながる部分のことで、がんの中心が食道胃接合部から上下2cm以内にある場合、食道がんや胃がんと区別し食道胃接合部がんと呼んでいます。肥満や逆流性食道炎が食道胃接合部がんの発生原因の一つであると言われており、日本では近年発症数が増えてきています。胸部に位置する食道と腹部に位置する胃の境界に発生するため胸部・腹部の両方にリンパ節転移を起こしやすいことが知られていますが、これまで転移頻度の高いリンパ節部位や転移割合の正確なデータはありませんでした。
そこで、当科の土岐祐一郎教授と黒川幸典准教授らが、日本全国の施設を集めて日本初の大規模前向き研究を実施し、食道胃接合部がんのリンパ節転移様式を解明しました(Kurokawa Y, et al. Ann Surg 2021)。この結果を元に我々が作成した「食道胃接合部癌に対する手術アプローチとリンパ節郭清のアルゴリズム」は、最新の胃癌治療ガイドラインや食道癌診療ガイドラインに掲載されています。
2)当院での治療方針
比較的早期(ステージ I)で発見された食道胃接合部がんに対しては手術を、比較的進行した状態(ステージ II以上)で発見された食道胃接合部がんに対して最初に抗がん剤(化学療法)を3回ほど行ってから手術を行います。手術の内容としては、上記のアルゴリズムを元に以下の2つの術式のどちらかを選択します。
① 噴門側胃切除+下部食道切除
食道への浸潤距離が短く(3cm以下)、画像検査で上~中縦隔のリンパ節転移が疑われない場合には、噴門側の胃を1/3ほど切除し、食道は下部のみをお腹側より切除します。さらに、腹部のリンパ節に加えて下縦隔のリンパ節を取り除きます。再建には、残った2/3の胃を挙上して、お腹側から胸の中(下縦隔内)で食道と吻合しますが、できるだけ術後に逆流性食道炎が起こらないような工夫をしています(y-shaped mSOFY法)。当科においては、ほとんどの症例において全ての操作をロボット支援下で行っていますので、お腹の傷は最小限で済みます。
② 食道亜全摘+胃上部切除
食道への浸潤距離が長い(4cm以上)、または画像検査で上~中縦隔のリンパ節転移が疑われる場合には、胸部と腹部の食道および胃の上部のみを切除します。さらに、腹部のリンパ節に加えて、胸部(上・中・下縦隔)のリンパ節の郭清も行います。再建には、通常は胃管を用いて挙上し、頸部で食道と吻合します。当科においては、ほとんどの症例においてロボット支援下か胸腔鏡下での胸部操作と、腹腔鏡下での腹部操作を行っていますので、胸とお腹の傷は最小限で済みます。
術前化学療法
1)術前化学療法とは
進行胃がんに対する治療として胃癌治療ガイドラインに定められた治療は手術による胃の切除ですが、中には手術を行っても微小ながん細胞が残り、これが原因となって手術後に再発する場合があります。一方で、進行胃がんに対しては術後再発予防のために抗がん剤を内服することがガイドラインにおいて推奨されていますが、それだけでは再発が予防できないことも多く、術後は体力の消耗により強力な抗がん剤が使用できません。そこで、当科では、より進行した胃がんを対象に、更なる再発率の低下を目指して術前により強力な抗がん剤治療を行う術前化学療法を実施しています。
2)当科で実施している術前化学療法
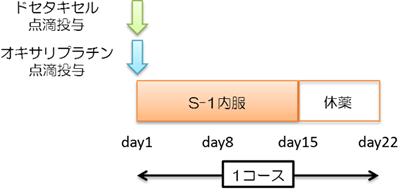
現在、術前化学療法として最も使用されることの多い抗がん剤はS-1(ティーエスワン)+シスプラチン or オキサリプラチンですが、当科ではさらなる治療効果の強化を目指して3種類の抗がん剤を用いる術前化学療法(DOS療法)を実施しています。
すなわち、ステージIIIの胃がんやステージII以上の食道胃接合部がんに対しては、手術前にドセタキセル・オキサリプラチン・S-1の3つの抗がん剤を用いた治療を実施します。1日目にドセタキセル・オキサリプラチンを点滴し、S-1は2週間内服し1週間休みます。3週間を1コースとして3コース行った後に、手術を行います。副作用としては骨髄抑制、食欲不振、脱毛、色素沈着、下痢、痺れなどが出る方がおられます。我々の行っている術前DOS療法の治療成績は英文誌で報告しておりますので、もしご興味があればご覧ください(Kurokawa Y, et al. Ann Gastroenterol Surg 2022; Saito T, et al. Gastric Cancer 2022)。