医師届出票(医師法施行規則第2号書式)において、「重視する診療科名等」の欄に、
「集中治療科」が追加される旨の通知が2022年10月に発出されました。
それに伴い、日本集中治療医学会においても、機構認定専門医研修プログラムが開始されました。
専攻医の条件としては下記となります。
研修カリキュラムの研修期間は最短2年最長5年
| 神経 | 鎮痛・鎮静管理、痙攣コントロール |
|---|---|
| 呼吸 | 侵襲的/非侵襲的呼吸管理、VV ECMO管理 |
| 循環 | 体外循環(VA ECMO、IABP、Impella、LVAD、RVAD)管理、血管作動薬調整 |
| 腎臓 | 水分バランス・電解質管理、持続血液透析 |
集中治療医は単一臓器だけをみるのではなく、全身を系統的に見ることを得意としています。
| 栄養 | 中心静脈栄養、経腸栄養の決定 |
|---|---|
| 感染 | 感染症専門医(ICT)とのdiscussionの上決定 |
| 抗凝固 | ヘパリン、フサンなど抗凝固薬調整 |
| 免疫 | 血漿交換 |
| * | 院内発症のCPR患者/急変患者の対応 |
院内で発症した急変患者をすべてICUで対応している形になります。

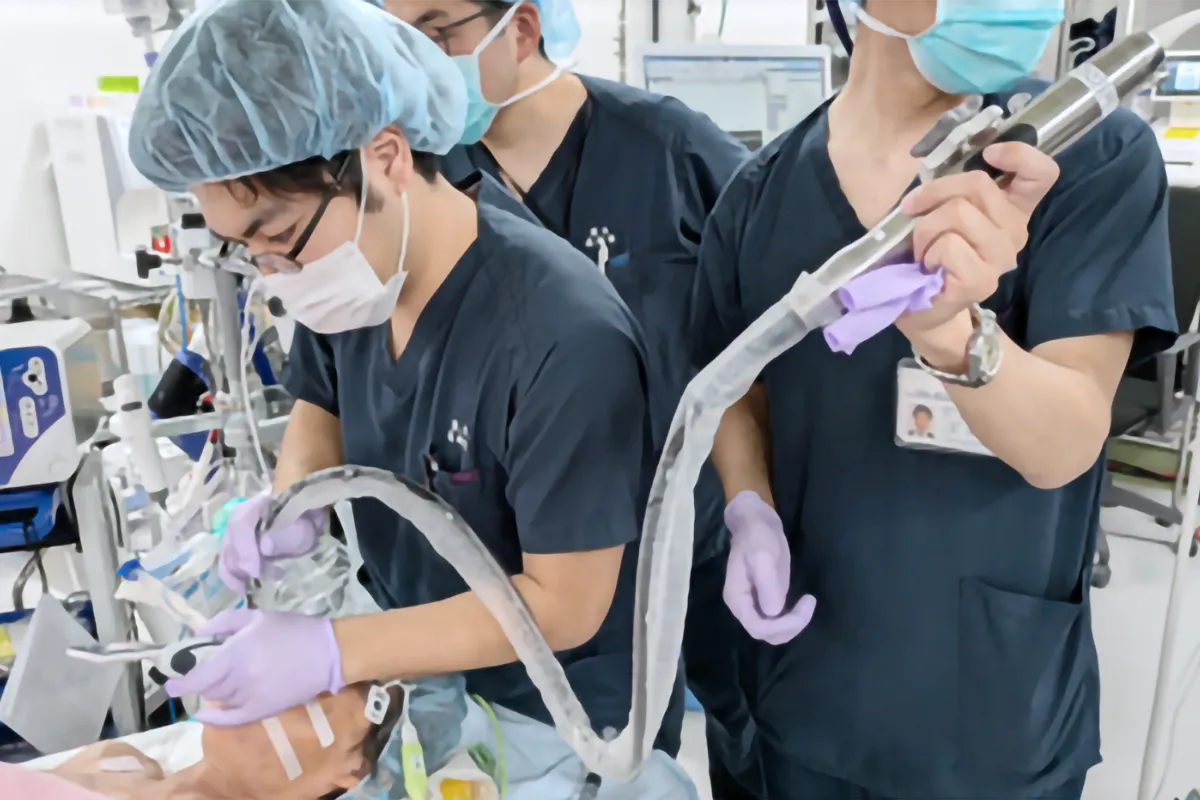
大阪大学医学部附属病院の集中治療部(ICU)は、全身管理のスペシャリストが集う最前線です。
急変が多く緊張感の高いICUという環境においても、チームの雰囲気は温かく、活気と連携に満ちた職場です。スタッフ同士のコミュニケーションは非常に良好で、日々の診療においても抜群のチームワークを発揮しています。
大阪大学では麻酔科と集中治療科が同一教室に属しているという点です。これにより、術中から術後、ICU退室に至るまで一貫した“シームレスな周術期管理”が可能となり、より質の高い医療の提供を実現しています。
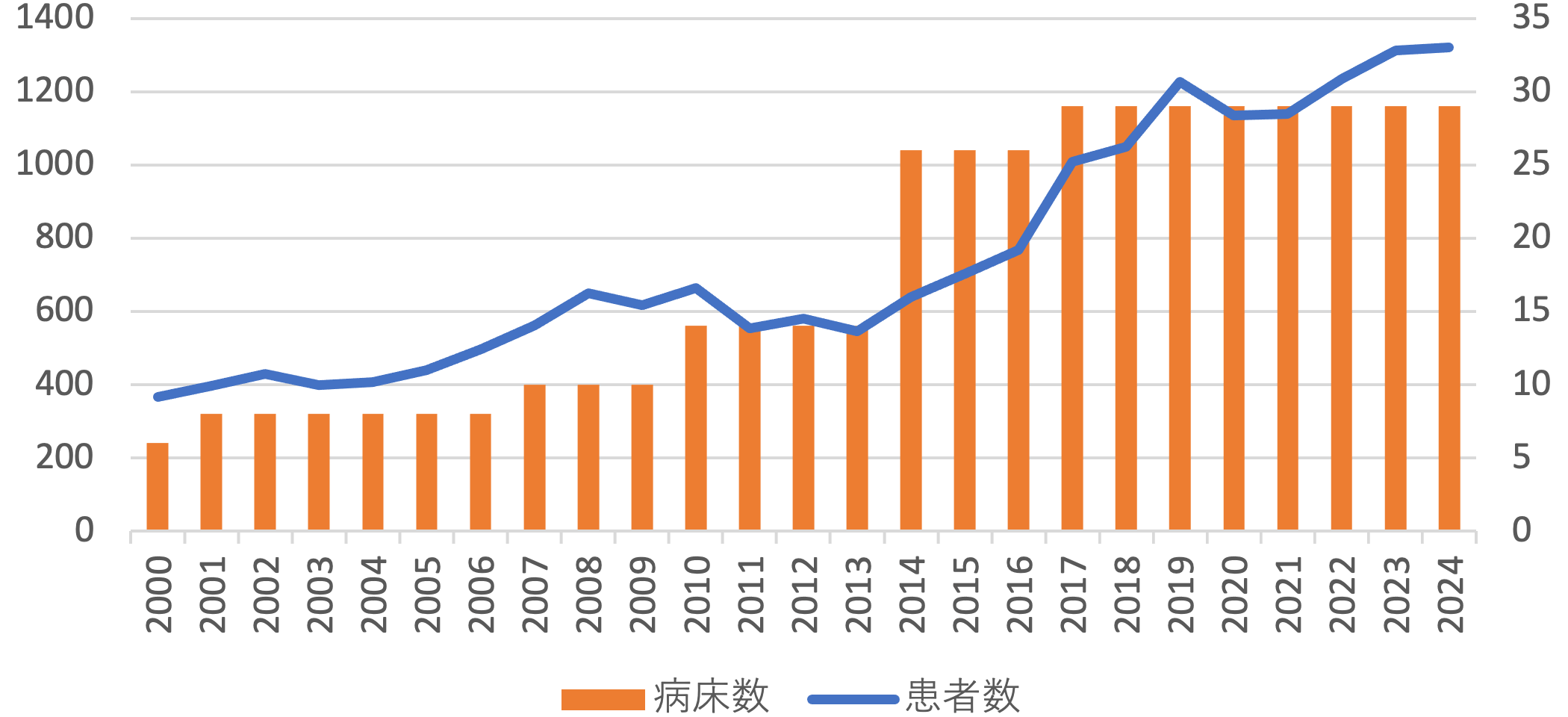
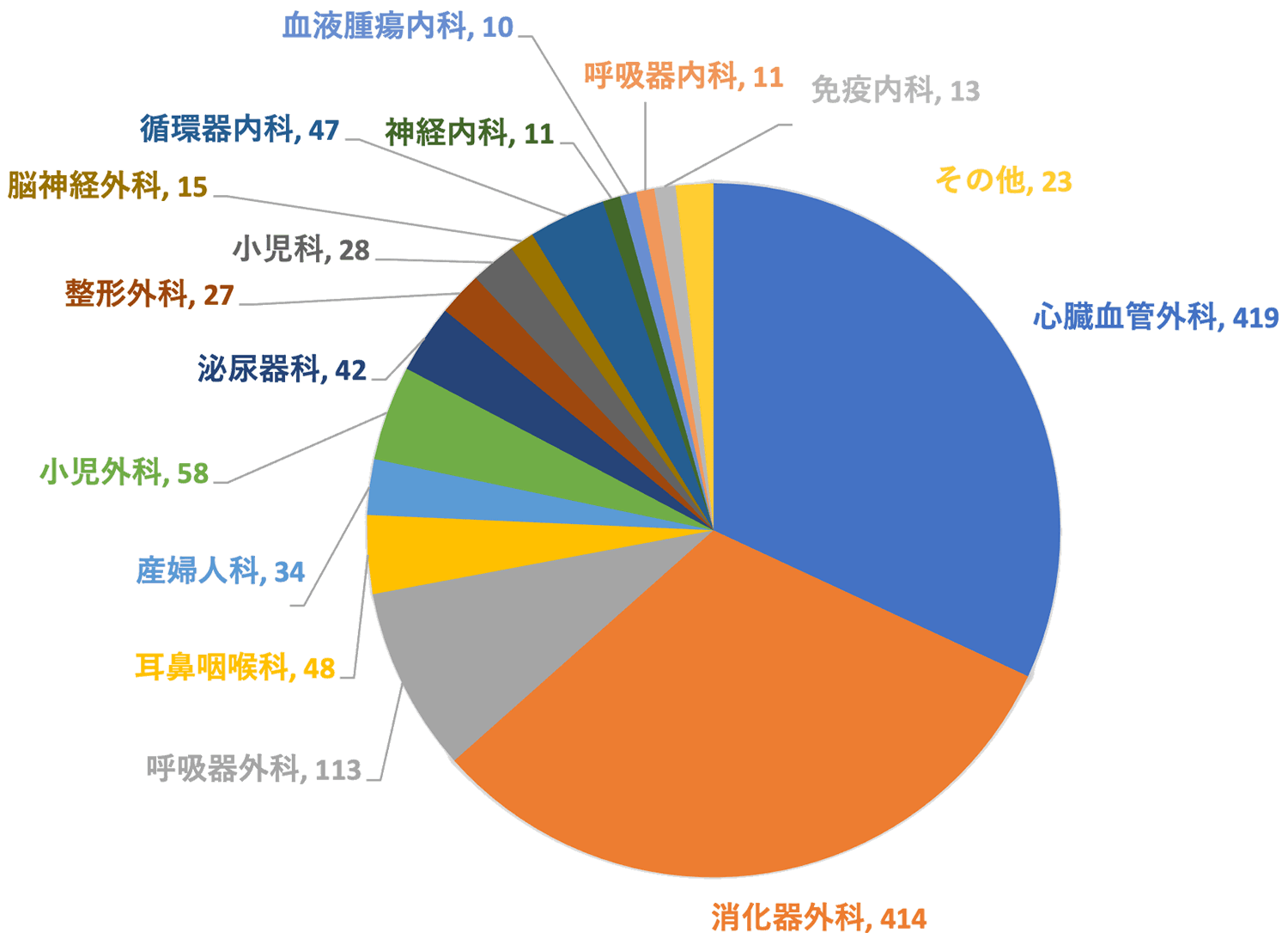
ICUは29床で運用しており、2024年度は1320人の重症患者を受け入れました。心臓血管外科414人、消化器外科414人、呼吸器外科113人と多岐にわたっており、循環器系に関してはMCS装着患者も多く管理しています。内科、小児系の患者の入室も受け入れており、多様な診療科にわたる豊富な症例経験を積むことができます。
教育体制も整っており、段階的な指導のもとで集中治療に必要な知識・技術・判断力を習得可能です。「全身を診る力」と「先を読む力」が自然と鍛えられる研修環境が整っています。
(特定集中治療室管理料1)

29床(新ICU1 14床 + ICU2 15床)
成人22床 + 小児6床 + 時間外病床1床
あらゆる重症患者を診る国内最大級のICU
成人/小児の、重症心不全、心筋炎に対する
VA ECMO、LVAD、RVAD、Impella症例数が圧倒的に多い


呼吸管理に関して、圧倒的な臨床実績と研究業績

若手医師だけでなく指導医、看護師も発表や教育講演、シンポジストとして発表多数


| 07:40 | 日勤への申し送り |
|---|---|
| 08:30 | ベッドサイドラウンド |
| 09:00 | 診療開始 |
| 18:00 | 夜勤への申し送り |
| 19:00 | ベッドサイドラウンド |

月、金の午前に全体カンファレンスで長期治療計画を議論(ME、薬剤師、栄養師などコメディカルスタッフ参加)死亡症例検討、学会発表予演なども行う
充実した若手医師の教育体制・生活面のサポート体制も充実
家庭の事情や、持病により時短勤務にも対応
一度見学に来てください!!
 集中治療科 副部長 小山有紀子
集中治療科 副部長 小山有紀子
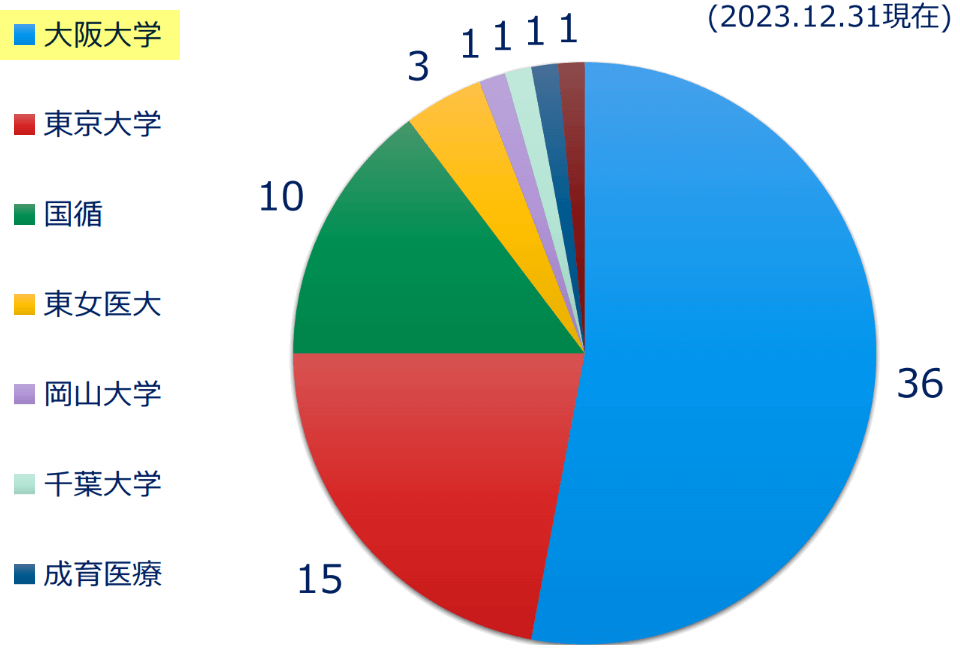
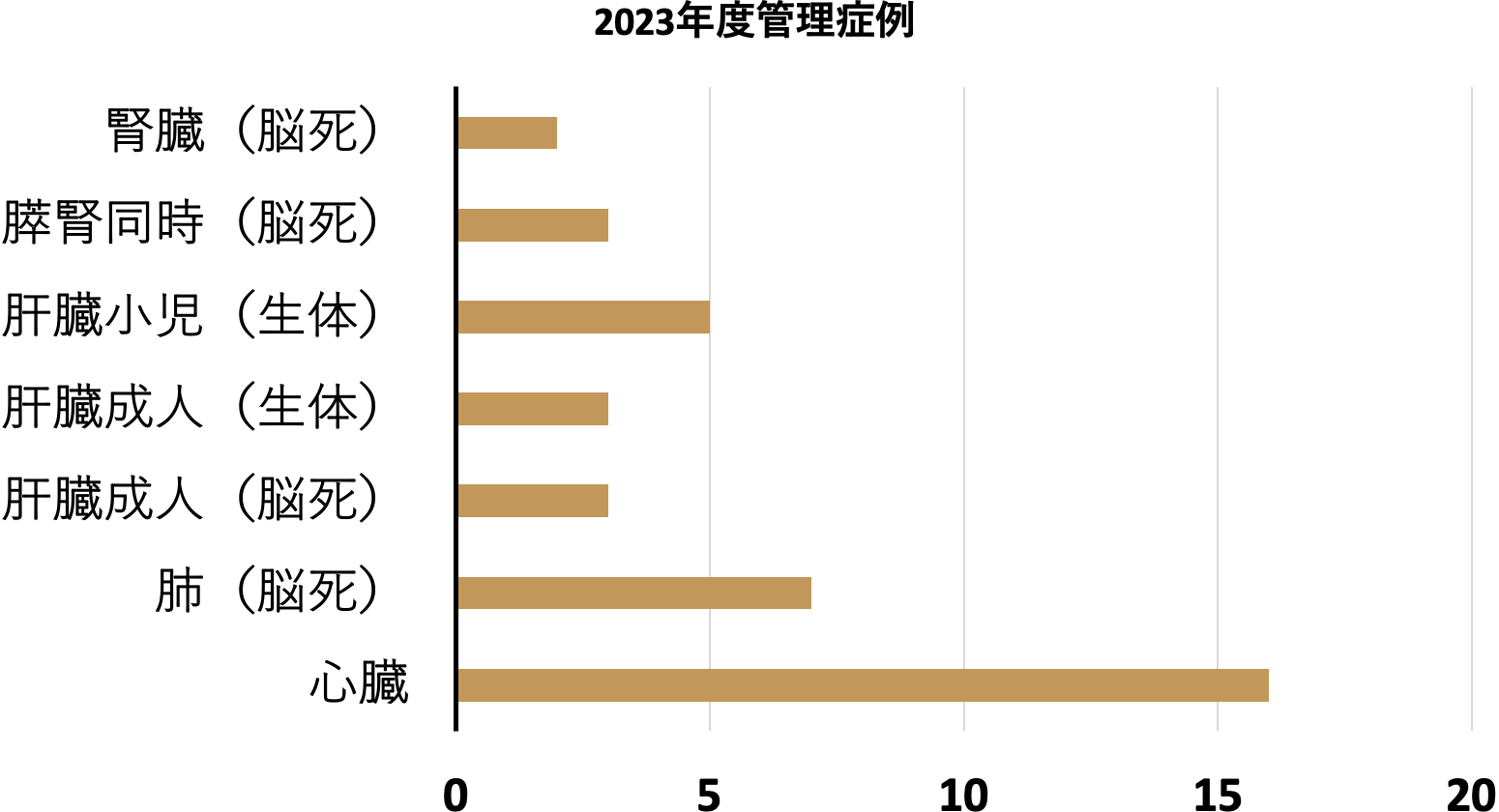
日本全体の心移植の約4分の1を当院で施行しています。
小児に限っては半数以上の症例が当院で行われています。
心移植が必要な超重症心不全患者の治療
↓
機械的補助循環の確立にも全身麻酔が必要です。
専門性の高い知識と技術が身に付きます。
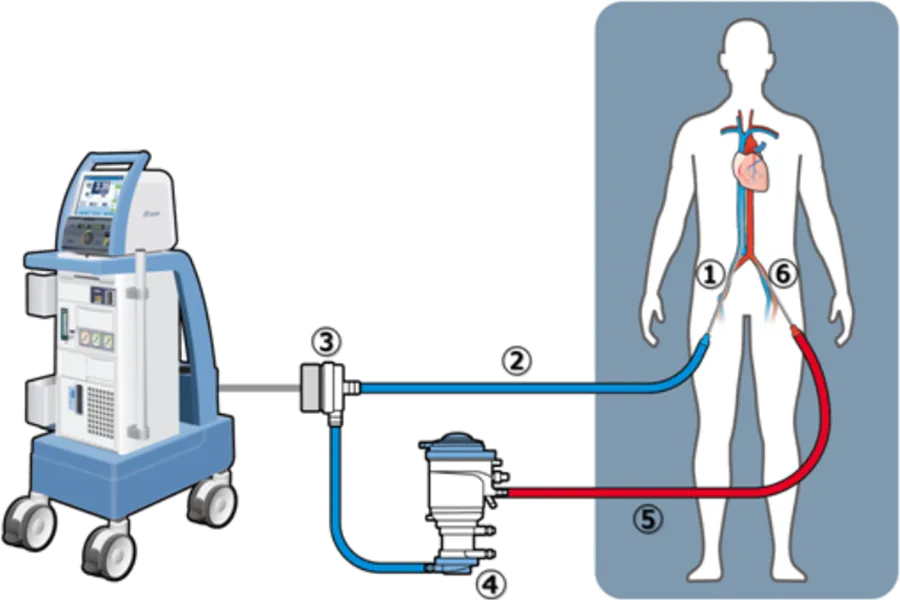
ECMO
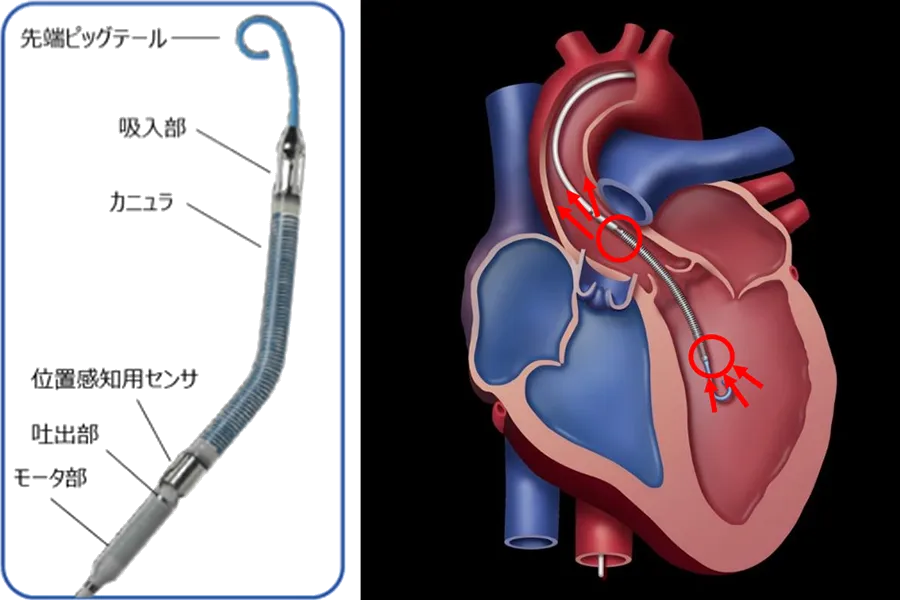
Impella

LVAD
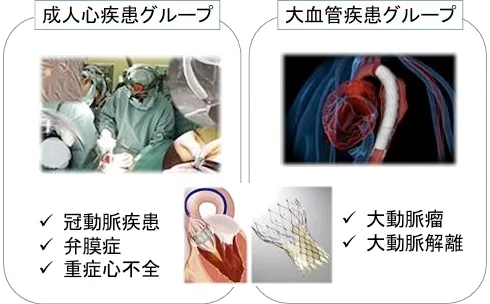
全国の心臓血管外科手術数の1割が阪大関連(日本の年間手術件数は6万件弱)
心臓血管外科の全領域をカバー
心臓血管麻酔専門医 6名、JB-POT取得者 12名在籍
症例は必ず指導医と担当します。

毎月スタッフや他施設から指導医を招いて、勉強会も開催。
実際に麻酔管理をした患者の経過を自分の目で確認するのは非常に貴重な経験となります。

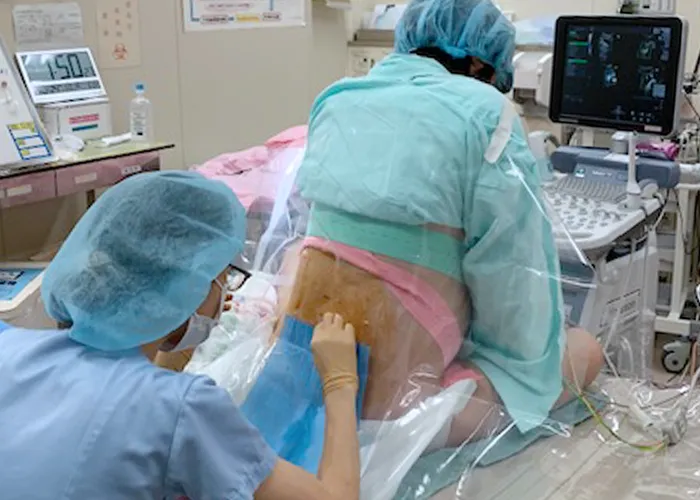
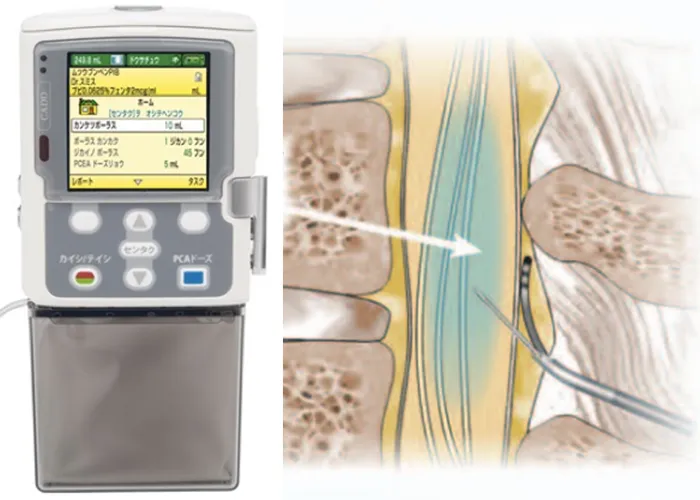
硬膜外麻酔±脊髄くも膜下麻酔
脊髄くも膜下麻酔
全身麻酔+硬膜外麻酔
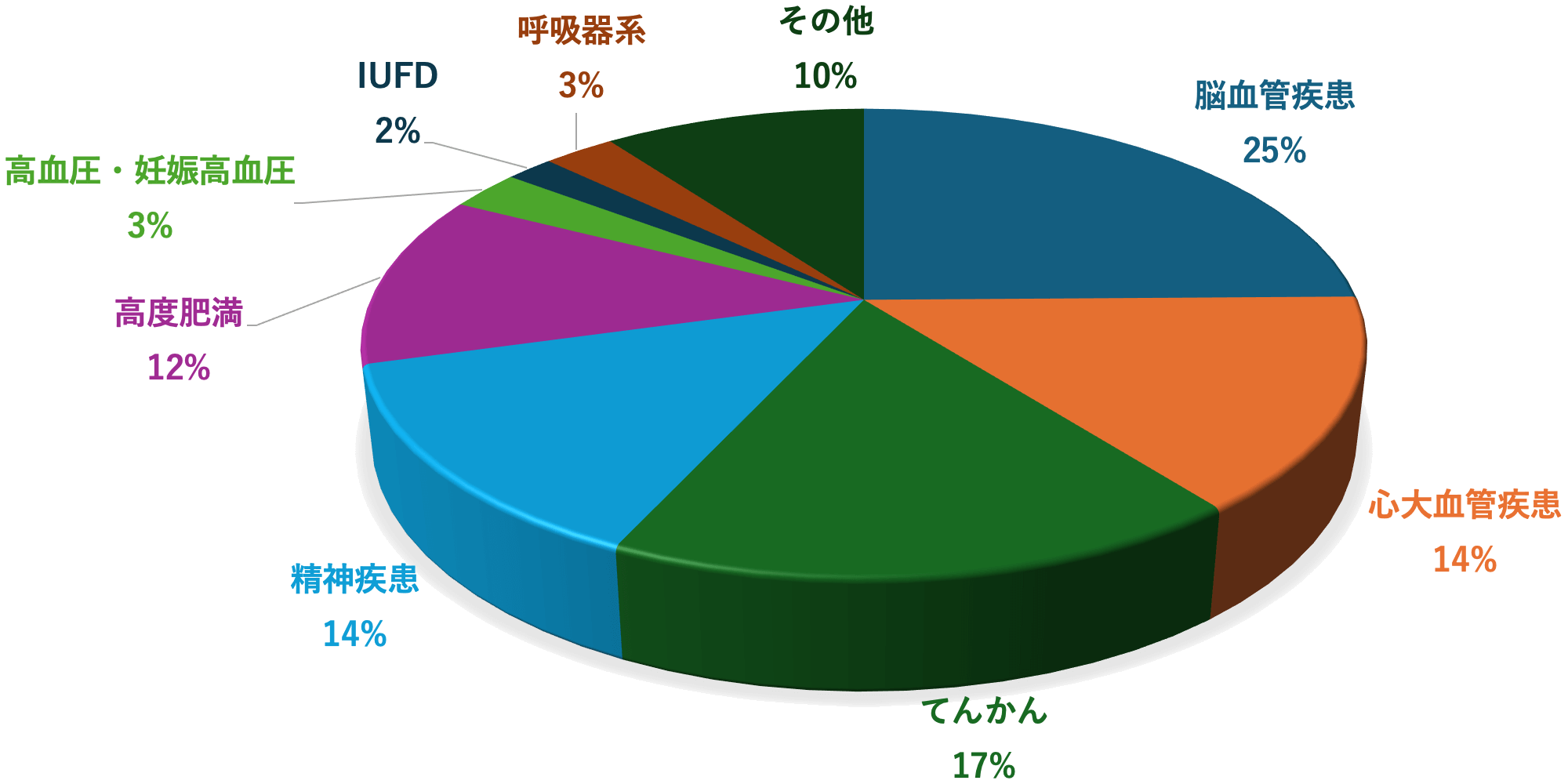
| 2018年度 | 2019年度 | 2020年度 | 2021年度 | 2022年度 | 2023年度 | 2024年度 | 合計 | |
|---|---|---|---|---|---|---|---|---|
| 合計数 | 17 | 19 | 30 | 8 | 12 | 7 | 16 | 109 |
| IUFD | 0 | 0 | 1 | 1 | 0 | 0 | 0 | 2 |
| 心大血管疾患 | 4 | 5 | 3 | 1 | 2 | 1 | 0 | 16 |
| 精神疾患 | 3 | 1 | 7 | 0 | 0 | 0 | 4 | 15 |
| 高度肥満 | 0 | 3 | 2 | 1 | 4 | 1 | 2 | 13 |
| 脳血管疾患 | 5 | 4 | 6 | 3 | 3 | 2 | 4 | 27 |
| てんかん | 2 | 3 | 6 | 1 | 3 | 2 | 2 | 19 |
| 高血圧・ 妊娠高血圧 |
0 | 0 | 2 | 0 | 0 | 0 | 1 | 3 |
| 呼吸器系 | 0 | 0 | 1 | 0 | 0 | 1 | 1 | 3 |
| その他 | 3 肥満細胞腫、32週卵巣嚢腫手術直後、下垂体腫瘍合併 |
3 瀬川病、下垂体腫瘍合併、先天性QT延長症候群 |
2 精神遅滞・若年、リンパ脈管筋腫症 |
1 肺癌合併 |
0 | 2 重症筋無力症、遺伝性血管性浮腫 |
11 |
2018年度から2024年度まで(全109例)
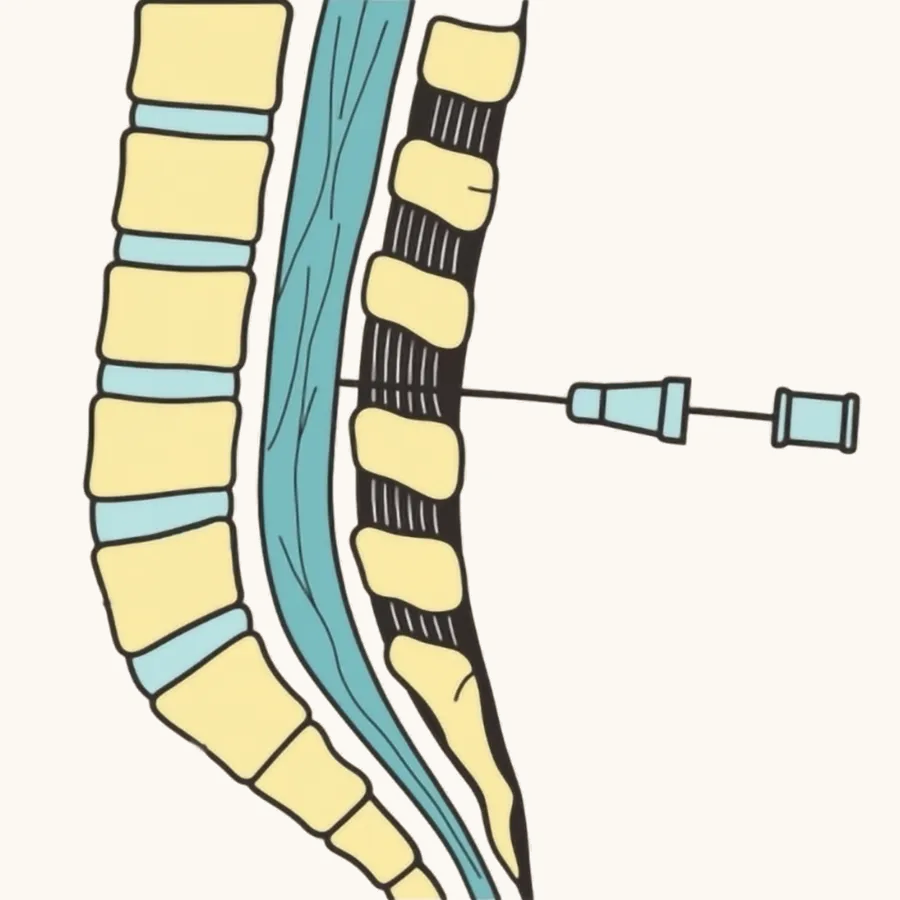
帝王切開時に、臍帯を切り離さず胎児に処置を行う手技
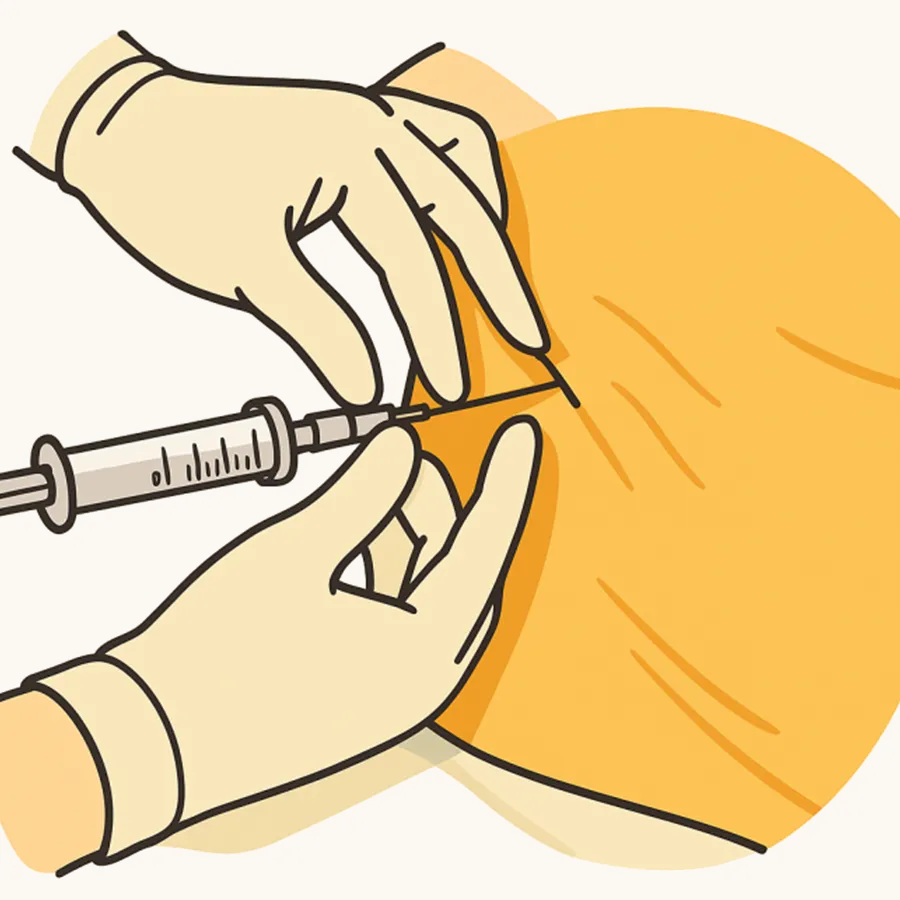
当院手術室で行う代表的な区域麻酔は以下の通りです
の麻酔として用いる
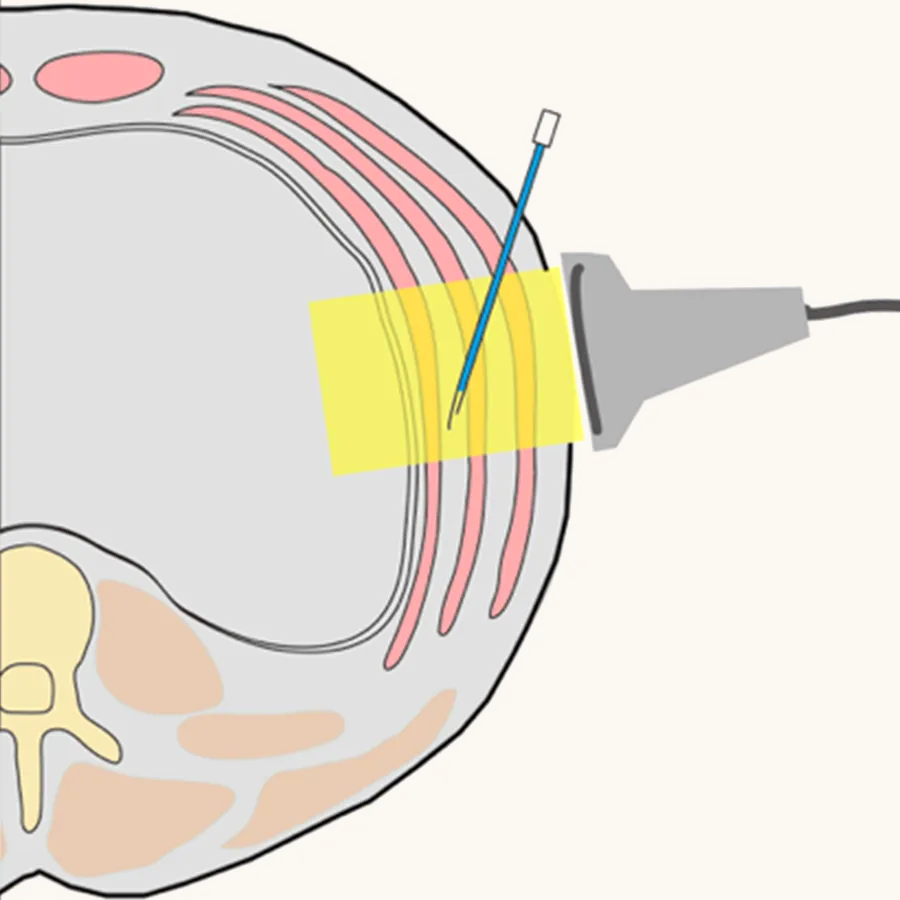
の鎮痛に用いる
| 脊髄くも膜下麻酔 | 290例 |
|---|---|
| 硬膜外麻酔 | 406例 |
| 末梢神経ブロック(PNB) | 420例 |
超音波ガイドPNBは硬膜外麻酔不適応の症例で代替の鎮痛法になっており、年々症例数が増加しています
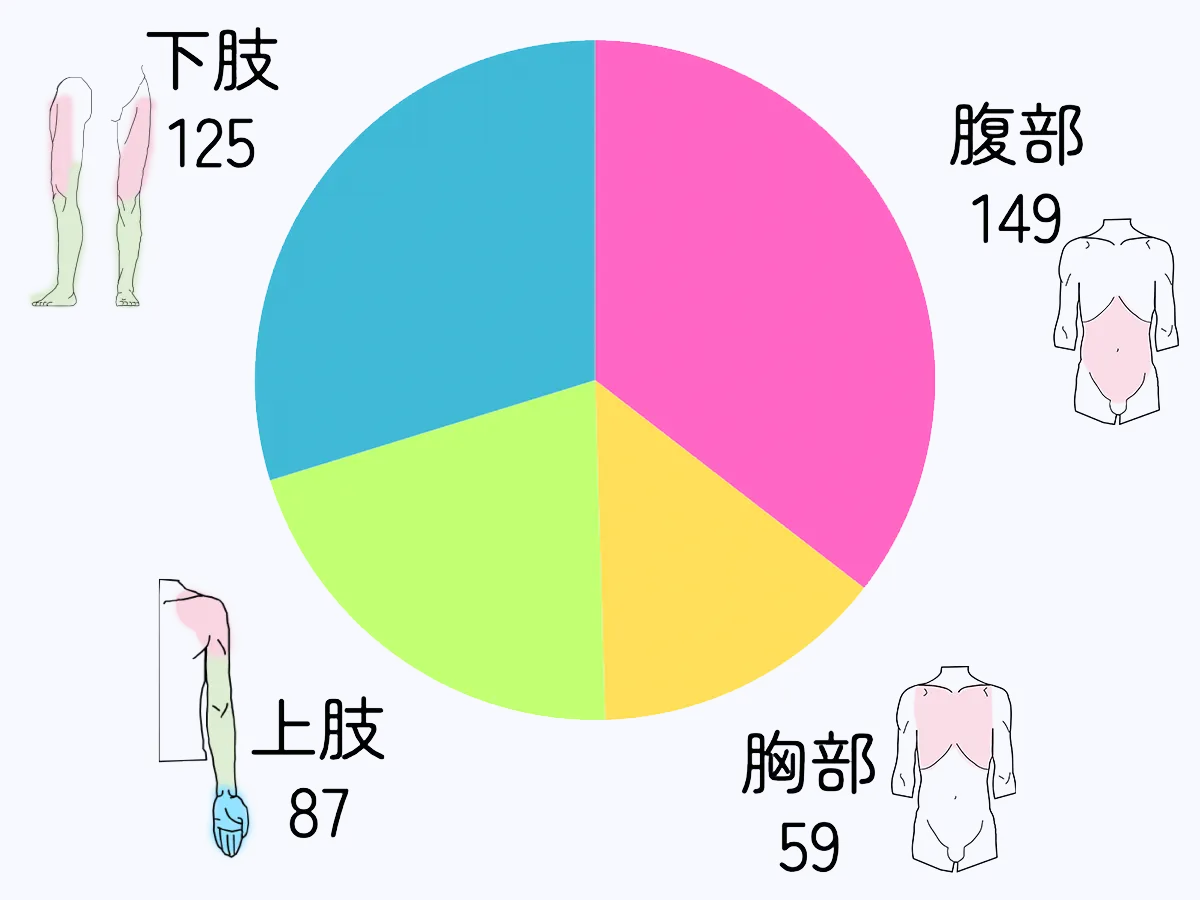
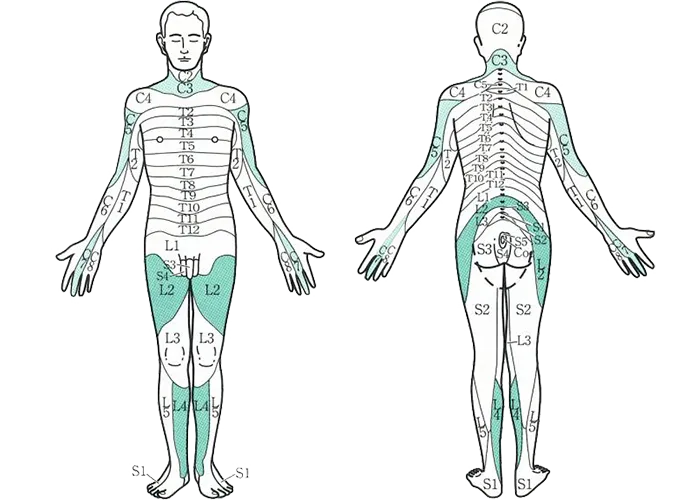
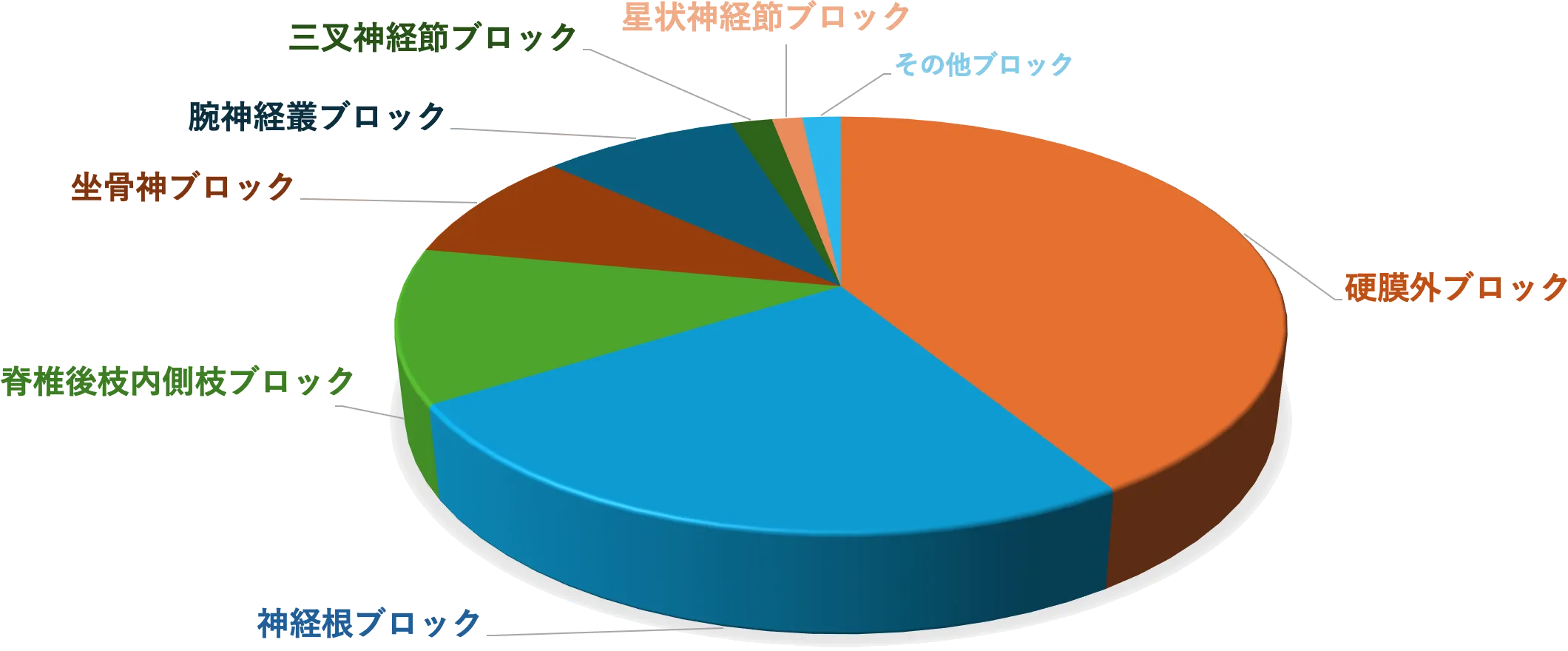
PNB 420例の内訳
腕神経叢ブロック
(斜角筋間、鎖骨上、鎖骨下、腋窩アプローチ)
坐骨神経ブロック 内転筋管ブロック
傍脊椎ブロック
腹横筋膜面ブロック 腹直筋鞘ブロック
一般的な手技、特殊な手技のどちらにも対応しています
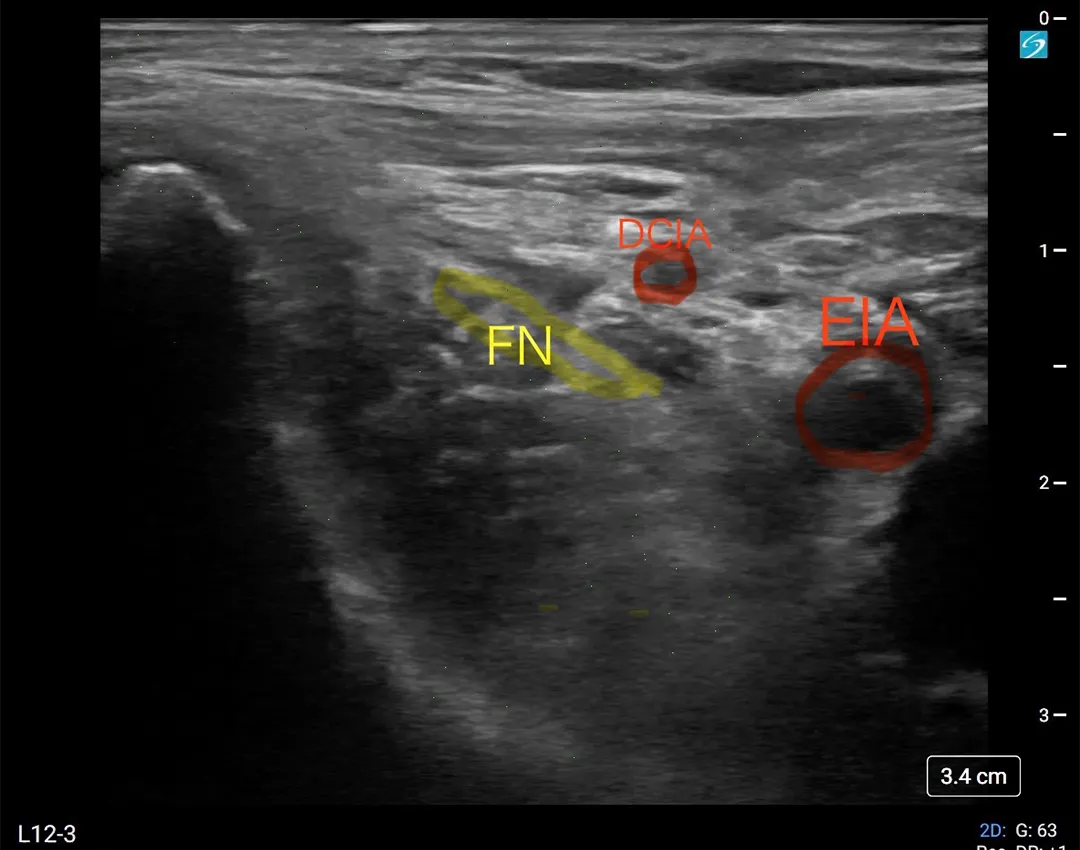
小児の超音波ガイド下PNBも積極的に行っています


日本区域麻酔学会 認定医・指導医を育成予定です
私たちは「痛み」に特化した、麻酔科専門医による診療チームです。
急性・慢性の痛みやがんに伴うつらさに、科学的根拠と実践的手技に基づいた治療を提供しています。
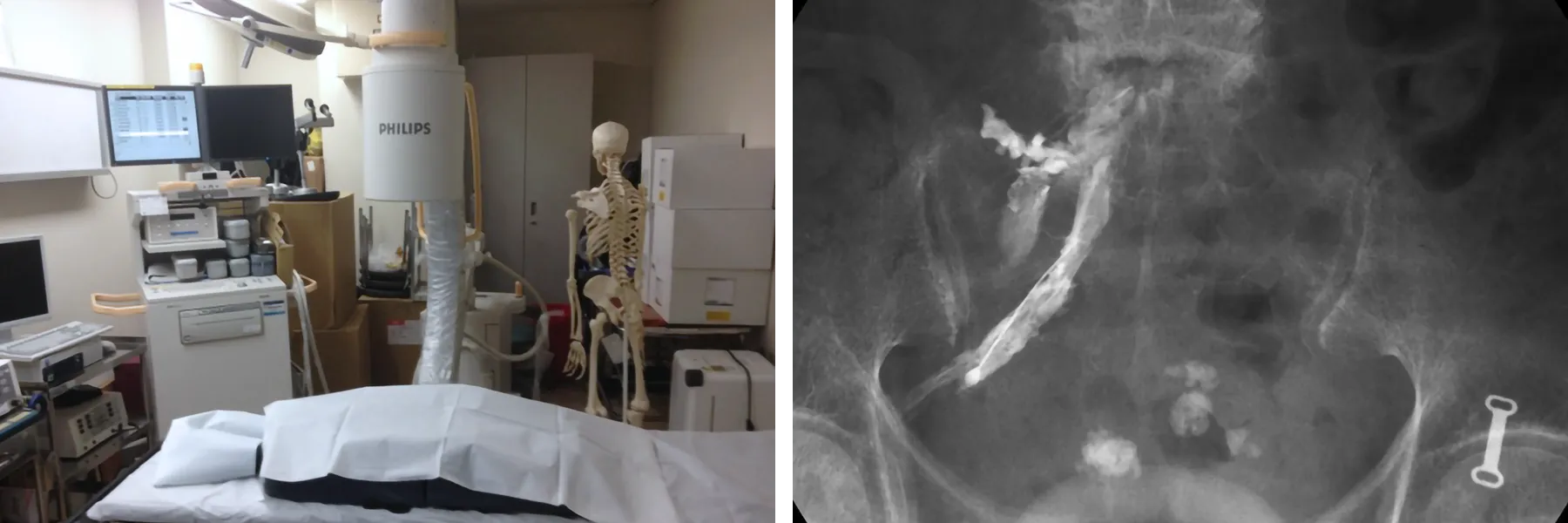
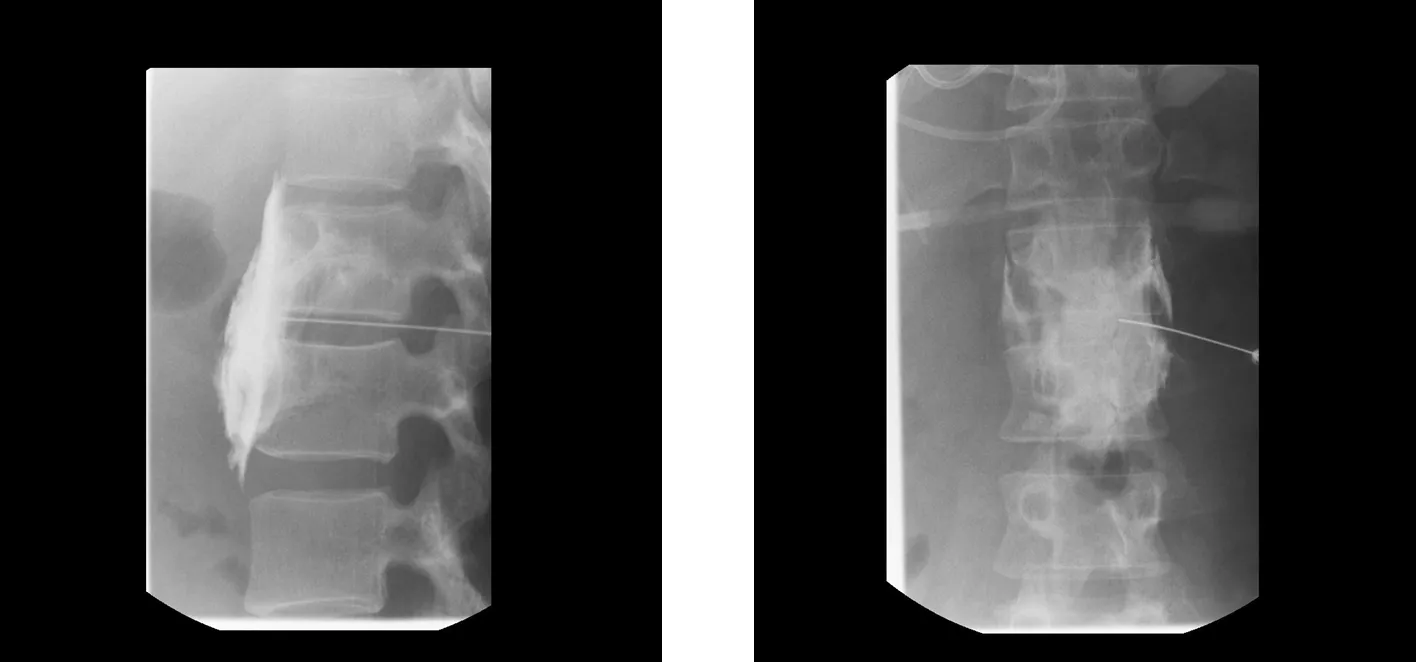
など


| 学会発表 | 日本ペインクリニック学会、日本麻酔科学会、本緩和医療学会、慢性疼痛学会など |
|---|---|
| 論文掲載 | 和文誌・英文誌への掲載事例あり |
| 教育活動 | 医師・看護師向け講演、地域医療連携研修など |


当院では チームで患者一人ひとりに最適な治療を提供できるよう 密な連携を取っている
| 8:45 |
ブリーフィング・病棟評価外来の方針確認と入院患者のチェック
|
|---|---|
| 9:00 |
外来診療神経ブロックや薬物治療などで多角的に治療
|
| 16:00 |
初診カンファレンス・症例検討新患の方針をチームで相談
|
| 18:00 |
疼痛医療センターカンファレンス各診療科と難治性疼痛について連携
|

ペイン科って実際どうなの?

ブロックの適応ではない痛みも多く、その場合も単純な投薬で済む事は少ないという印象を受けました。
患者との信頼関係の築き方をはじめ、予想以上に色々な要素が問われると感じました。

目標物の同定や、透視装置のセッティングなどできるようになりました。
実際の穿刺については指導医に確認してもらいながら行っています。

手術室で助手として治療に携わらさせていただき、術後のフォローなどは主治医として携わさせてもらいました。

チームで情報を共有し、患者さんのために出来るベストな治療について意見を出し合っていました。
職種を超えて気軽に意見を出し合えるということは、医療を提供する上でとても大切なので、患者さんのことを考え医療者もお互いに支え合っていてとても素晴らしいと感じました。

痛みの感じ方も表現も患者さんによって様々で、単純に測定できるものではないのが特に難しく思いました。
また、そうした痛みも単に器質的な疾患だけではなく様々な要因が影響していて、「診察」の難しさを実感しました。

ペインは初期研修医でローテすることもほとんどできないと思うので、後期研修医でローテしてみて体感してみるといいと思います。
麻酔科医の技術・判断力を活かしながら、
「痛みの根本を診る」「心と身体を支える」診療に本気で向き合っています。
★麻酔の“片手間”ではなく、専門的に取り組むべき診療です
★慢性疼痛は、国全体の社会的・経済的課題でもあります

ぜひ見学お待ちしてます!