近位尿細管におけるオートファジー活性は1型および2型糖尿病で異なる
J Am Soc Nephrol. 2019 Apr 30. PMID: 31040190
Proximal Tubule Autophagy Differs in Type 1 and 2 Diabetes.
Sakai S, Yamamoto T, Takabatake Y, Takahashi A, Namba-Hamano T, Minami S, Fujimura R, Yonishi H, Matsuda J, Hesaka A, Matsui I, Matsusaka T, Niimura F, Yanagita M, Isaka Y.
オートファジーは、細胞質成分の品質管理やエネルギー状態の最適化を介して細胞内の恒常性維持を担います。糖尿病など種々の腎疾患でオートファジー活性が変化することが知られていますが、腎臓、特に尿細管においてその活性を疾患ごとに正確に評価した報告は、ほとんどありません。オートファジーを腎疾患の治療に応用するうえで、その活性を正確に把握することが重要であると考え、本研究では1型および2型糖尿病性腎症の尿細管オートファジー活性を解析しました。
オートファジーをモニターすることが可能であるオートファゴソーム可視化マウス(GFP-LC3マウス)を用いて、飢餓によって誘導される尿細管オートファジー活性を制御する因子について検討したところ、インスリンがオートファジー活性を抑制し、ブドウ糖負荷はむしろオートファジー活性を上昇させることがわかりました(図1)。
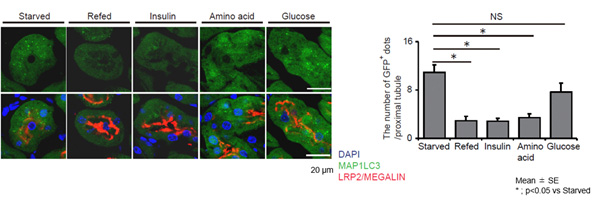
図1. インスリンをマウス腹腔内に投与し、飢餓によって増加する尿細管のオートファゴソーム数(緑色のDotの数)を評価。インスリンにより有意に減少するが、糖負荷では減少がみられない。赤色はmegalin蛋白(近位尿細管のマーカー)青色は核を示す。
そこで、1型糖尿病と2型糖尿病の尿細管オートファジー活性を、ストレプトゾトシン(STZ)投与1型糖尿病GFP-LC3マウスと2型糖尿病(db/db)GFP-LC3マウスを用い、クロロキンの負荷によりオートファジーフラックスを評価しました。すると、飢餓時において、対照マウスでは増加するオートファジー活性が、db/dbマウスではmTOR経路の活性化を伴って抑制されました。一方、対照マウスにおいて活性化されない摂食時のオートファジー活性が、STZ投与マウスでは亢進していることがわかりました(図2)。
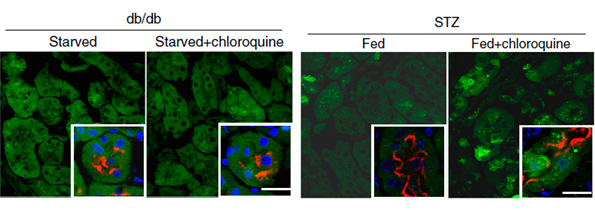
図2. クロロキン(オートファジー阻害薬)を投与すると、db/dbマウスでは飢餓状態でもオートファゴソーム(緑色のDot)の増加はみられなかった。STZマウスでは、摂食時にオートファゴソームの増加がみられた。
1型・2型糖尿病でのオートファジー活性の違いが、オートファジーをターゲットとした治療薬であるラパマイシンの治療効果に影響するか、比較検討しました。腎虚血再灌流を1型・2型糖尿病マウスに施し、ラパマイシン投与の有無での腎傷害をみたところ、db/dbマウスでは、ラパマイシン投与により虚血再灌流による傷害が緩和されましたが、STZ投与マウスでは傷害が増悪しました(図3)。
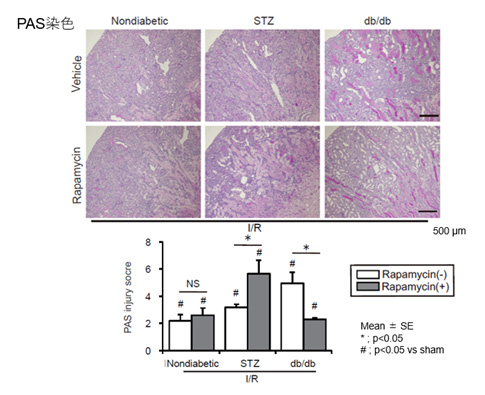
図3. 腎臓PAS染色(上)と、PAS injury score(下)。db/dbマウスではラパマイシンによる腎傷害の緩和がみられるが、STZ投与マウスではラパマイシンにより増悪がみられる。
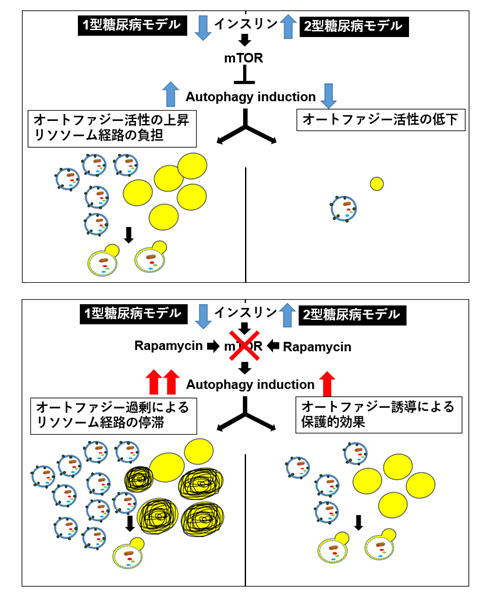
以上により、1型糖尿病は高血糖・低インスリンによりオートファジー活性が平常時より亢進し、保護的に作用しているが、過剰なオートファジー負荷に対してはリソソームストレスを誘導することで却ってオートファジー活性が低下する病態であること、また2型糖尿病は、高インスリン血症によりオートファジーに誘導が必要時においても抑制されている病態であることが判明しました。以下に簡単な概略を記載します(図4)。