成人心疾患について
ごあいさつ
心疾患には先天性心疾患(生まれつきの心臓病)と後天性心疾患(出生後)に大別されます。後天性心疾患で成人になって発症・診断されたものは、成人心疾患として取り扱われます。(成人になって判明した先天性心疾患は主に小児チームで取り扱っております。)
成人心疾患は、主に加齢にともなって発症します。
左右の心室の入口と出口にある4つの弁のいずれかに障害をきたす弁膜症や、冠状動脈の狭窄や閉塞により生じる冠動脈疾患(狭心症、心筋梗塞)が主なものですが、当科では心不全に対する外科的治療にも積極的に取り組んでおります。また心臓に発生した腫瘍に対する手術にも積極的に行っております。
弁膜症について
心臓の構造と血液の流れ
心臓には4つの部屋があり、左右の心房(血液の入る部屋)と左右の心室(血液を送り出す部屋)に分かれます。また左の心室からは大動脈、右の心室からは肺動脈が出ています。
全身からかえってきた血液はまず右心房に入ります。右心房からは「三尖弁」を通過し、右心室へ入ります。右心室からは「肺動脈弁」を通過し肺へ流れ、二酸化炭素と酸素を交換して左心房へかえってきます。左心房から左心室へは「僧帽弁」という弁を通過し流れていきます。左心室からは「大動脈弁」を通過し、全身へと流れていきます。
これら4つの弁は逆流を防止する働きを担っており、血液が全身をスムーズに流れるためにとても重要な働きをしています。
心臓弁膜症
これらの弁の開閉機能に異常が起こって、通過障害(狭窄症)や逆流(閉鎖不全症)することで血液の流れが悪くなり、心不全となる病態を心臓弁膜症と呼びます。寿命が非常に長い日本では弁膜症患者さんも増加傾向にありめずらしい病気ではありません。聴診による心雑音の有無、心臓超音波検査(心エコー検査)などで発見されたり、診断されたりすることがほとんどです。
当科では様々な弁膜症手術を取り扱っておりますが、ここでは比較的手術件数が多い「大動脈弁狭窄症」「大動脈弁閉鎖不全症」「僧帽弁狭窄症」「僧帽弁閉鎖不全症」について説明します。その他の弁膜症については、当科またはかかりつけの先生にご相談下さい。
当科が取り扱う弁膜症(抜粋)
- 大動脈弁狭窄症、大動脈弁閉鎖不全症(大動脈弁逆流症)、
大動脈弁狭窄症兼閉鎖不全症、狭小大動脈弁輪、大動脈弁輪拡張症 - 僧帽弁狭窄症、僧帽弁閉鎖不全症(僧帽弁逆流症)、僧帽弁狭窄症兼閉鎖不全症、
僧帽弁逸脱、乳頭筋機能不全、乳頭筋断裂、腱索断裂、虚血性僧帽弁閉鎖不全症 - 心房細動に対する手術(maze手術)を同時に行う場合があります。
- 三尖弁狭窄症、三尖弁閉鎖不全症(三尖弁逆流症)
- 肺動脈弁狭窄症、肺動脈弁閉鎖不全症(肺動脈弁逆流症)
- 連合弁膜症
- 感染性心内膜炎
この病気の原因として最も多いのは大動脈弁における動脈硬化の進行です。特に高齢者に多く、動脈硬化により大動脈弁が硬くなって一部に石灰組織が沈着し、開きが悪くなってしまいます。一方、比較的若い方でも「大動脈二尖弁」といわれる先天的な弁の異常により大動脈弁狭窄症を発症する場合もあります。
いずれも場合も重症になると大動脈弁がほとんど開かなくなり体中に血液を十分に送れなくなるため、胸痛や失神、息切れを起こすことがあります。
大動脈弁閉鎖不全症
この病気は加齢や高血圧により大動脈弁が痛み、発症することがあります。また大動脈弁は左心室と大動脈の境目にあるため、大動脈の拡大によっても弁が影響を受け閉鎖不全症を発症することがあります。一般的には初めは無症状ですが、進行すると息切れや倦怠感などの心不全症状を呈するようになります。
進行した大動脈弁閉鎖不全症には基本的に大動脈弁置換術(機械弁/生体弁)が適応となります。当院では積極的に右肋間小開胸で行うMICS手術(Minimally invasive cardiac surgery)を行っており、小さな手術創で、患者さんの負担が少ない手術を目指しています。しかし全ての患者さんにMICS手術が出来るわけではなく、安全に手術を遂行できると判断した症例に対して行っております。
また大動脈弁の状態によっては人工弁を使用せずに自分の大動脈弁をなるべく残した状態で治す弁形成術を行うこともあります。
僧帽弁狭窄症
ほとんどがリウマチ熱による慢性炎症性変化のため、僧帽弁が肥厚・石灰化したり周囲の組織と癒着したりして僧帽弁の動きが制限されて発症します。進行すると息切れや起座呼吸などの心不全症状を呈します。
進行した僧帽弁狭窄症の治療は経カテーテル的僧帽弁交連切開術あるいは僧帽弁置換術(機械弁/生体弁)を行います。経カテーテル的僧帽弁交連切開術は僧帽弁置換術に比べ低侵襲ではありますが、適応となる症例が限られているため、どちらの治療が適しているかは個別に判断することが必要となりますので、お気軽にご相談下さい。
※経カテーテル的交連切開術は循環器内科での治療となります。
僧帽弁閉鎖不全症
この病気の原因は様々ですが、近年多くみられるものに「僧帽弁逸脱症」や「腱索断裂」があります。腱索というのは僧帽弁を左室側から引っ張っている「ひも」のようなものであり、この一部が切れたりして、弱くなることで、弁の一部が左房側にひっくり返るようになって逆流が起こる病気です。
中等度〜重度の僧帽弁の逆流が続くと心不全を発症し、息切れが出たり、肺に水が貯まったりすることがあります。
僧帽弁閉鎖不全症に対しては可能な限り、自己弁の機能を温存する、僧帽弁形成術を行っています。当院では積極的に右肋間小開胸で行うMICS手術(Minimally invasive cardiac surgery)をやっており、小さな手術創で、患者さんの負担が少ない手術を目指しています。
しかし全ての患者さんに弁形成術が適応となるとは限りません。弁形成術が困難である場合には弁置換術(機械弁/生体弁)を行います。
人工弁
人工弁には機械弁と生体弁の2種類があります。
機械弁はパイライト・カーボンという素材からできた、二様弁が多く用いられております。耐久性に優れ、機械的性能だけからみると一度手術すれば一生もつと考えられています。
しかし機械弁を植え込むと、血栓ができるのを防ぐため、血液が固まらないようにするワーファリンというお薬を一生飲み続ける必要があります。
ワーファリンは効き過ぎると、血が固まらなくて出血しやすくなり、逆に効果が不十分だと血栓ができてしまうので、手術後落ち着いてからも月に1回程度採血をして効き具合を調べ、その結果に応じてワーファリンの服薬量を増やしたり、減らしたりしなければなりません。また、ワーファリンは妊娠中に服用すると胎児に奇形を起こす可能性のあることが知られております。
生体弁は、ウシの心膜(心臓の表面を覆っている薄い膜)や、ブタの心臓弁を、ヒトの心臓に移植できるように加工したものがあります。弁の材質が生体なので、弁に血栓ができる可能性が極めて低くなるため、不整脈合併など他の要因がなければ、手術直後の数か月を除いてワーファリンを飲む必要がありません。ただし、生体弁の耐久性は機械弁に比べると劣り、およそ15年前後で弁が硬くなり、動きが悪くなって狭窄や逆流が生じることがあり、最終的に再び手術が必要となる可能性があります。
一般的に、若い方は一生もつと考えられる機械弁を、また高齢者では生体弁を選択されることが多いですが、どの人工弁を使用するかは患者さんの年齢や状態を考慮して、患者さんと相談の上決定します。
以上のように弁膜症に対する手術は従来の弁置換術/弁形成術から患者さんの負担の少ない低侵襲手術(TAVI、MICS手術)まで多岐にわたり、診断、検査、治療と、専門医による高度な判断と技術を要します。
これらの疾患以外にも、肺動脈弁狭窄症、肺動脈弁閉鎖不全症、三尖弁狭窄症、三尖弁閉鎖不全症、感染性心内膜炎による弁膜症など様々な疾患に対して手術を行っております。
弁膜症と診断され、当院で治療をご希望の方はいつでも診察を受けることができますので、お気軽にご相談ください。当科の専門医が患者さんとともに治療方針を決定し、最新・最良の医療を提供できるように尽力いたします。
疾患と冠動脈バイパス術について
当科が扱う主な疾患
冠動脈硬化症 心筋梗塞 狭心症 虚血性心筋症
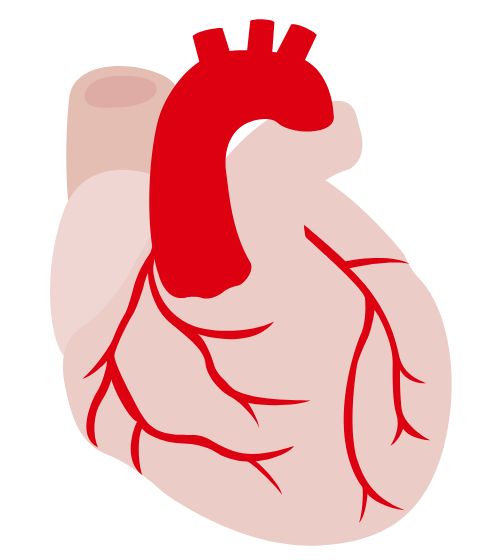
心臓は体に血液を送り出す大切な役割をしていますが、心臓にも血液は必要です。
心臓に血液を送る血管のことを冠動脈 (右図の赤く細い血管) といいます。
冠動脈が狭くなったり(狭窄)、詰まったり(閉塞)すると、心臓の筋肉(心筋)に酸素や栄養が行き渡らなくなり、正常な働きができなくなります。
症状は、胸の痛みなどの狭心症状、すぐに疲れる、尿の量が減る、息苦しいなどの心不全症状、不整脈など、命に関わる場合もあり、冠動脈疾患が疑われるときはすぐに医療機関を受診して下さい。
治療法は、患者さんの状態にあわせて、薬など体への負担が少ない治療と外科的な処置を伴う治療を組み合わせて行います。
| 薬による治療 |
|
|---|---|
| 血流を元に戻す治療 |
|
- ※ * カテーテル:
- 医療用に使用される管のようなもの。ここでは冠動脈に挿入して血液の流れをよ
くするために使用される。
上記以外にも、心臓リハビリテーションや生活習慣の改善も併用して行うと
有効です。
経皮的冠動脈形成術(PCI)はカテーテルを使う治療で、冠動脈バイパス術に比べて体への負担
は小さいですが、広い範囲に冠動脈の詰まりがある患者さんや、細い冠動脈に詰まりがある患者さんなどには十分な効果が得られない場合があります。
冠動脈バイパス術(CABG)
- 図(左下)は、冠動脈が狭窄したり、閉塞して、その血管の先まで十分な血が流れていない様子を表しています。
- 図(右下)は、患者さん自身の血管を使って、新しい血液の通り道(バイパス)を作り、血流が改善した様子を表しています。

バイパスの作成箇所や方法は、病状・血管の状態に合わせて医師が判断します。
バイパス用の血管は、患者さんご本人の太ももや腕から採取します。
当院では、通常の冠動脈バイパス術に加え、人工心肺を使わずにバイパスを作る手術(オフポンプ冠動脈バイパス術、OPCAB)を積極的に行っており、適応のある患者さんには胸骨正中切開を行わない小切開冠動脈バイパス術(MICS-CABG)を行うなど、患者さんの負担を軽減する工夫にも取り組んでおります。
心筋症・重症心不全について
重症心不全の原因
- 心筋疾患
拡張型心筋症、肥大型心筋症、心筋炎、サルコイドーシス、アミロイドーシス - 冠動脈疾患
急性心筋梗塞、虚血性心筋症 - 弁膜症
- 先天性心疾患
- その他
症状と診断方法
症状
全身に送る血液が少ない場合は、手足が冷たくなることや、おしっこの量が減ることで顔や手足がむくむことがあります。また、心臓の血液が鬱滞し、肺に負担がかかることで、身体を動かした時に息切れがすることや、肺に水が溜まることがあります。
診断方法
胸部レントゲンで心拡大を認め、心電図で心肥大や不整脈を認めます。多くの場合、診察の時に心雑音を指摘されます。正確な診断および重症度は心エコー検査で心臓の収縮の程度を診ることや、心臓カテーテル検査で心臓内の圧力の変化を診て行われます。
心不全に対する外科的治療
心不全の治療としては、まず内科的に薬物療法、非薬物療法(ペースメーカー植込み)などを行いますが、これらの内科的治療で改善しないような重症心不全に対し外科治療が行われます。
僧帽弁手術
重症心不全により心臓が拡大することで、左心室の入り口の弁である僧帽弁が引っ張られ、僧帽弁逆流症を生じることがあります。それにより、全身に送る血液が減る、あるいは逆流した血液により肺に負担がかかることによって心不全を悪くする要因となります。手術法として、自分の弁を最大限温存し、人工弁輪を使用して拡大した弁輪を縫縮する僧帽弁形成術や人工弁を使用した弁置換術があります。僧帽弁手術は通常、人工心肺を使用して、心臓を一旦止めてから手術を行いますが、当科ではできるだけ心臓に負担をかけないため、様々な工夫を行って、心臓を動かしたままで手術を行っております。
冠動脈バイパス手術、左室形成術
心臓の筋肉に栄養を送る冠動脈が狭くなる(狭心症)こと、閉塞する(心筋梗塞)ことで、心筋がうまく働かなくなる状態を虚血性心筋症といいます。その病変部の先に新たな血管をつなげ、足りない分の血液を送れるようにする(バイパスする)手術を冠動脈バイパス術といいます。患者様の状態に応じて、可能な限り手術の負担を少なくするために、心臓を止めることや、人工心肺を使用せずに手術を行うオフポンプ冠動脈バイパス術を行っております。
また、虚血性心筋症により拡大した心臓を、外科的に切り取り縮小させ、形を整えることで心臓への負担を減らし、心機能を改善させる左室形成術も行っております。心臓移植を積極的に行う一方で、日本におけるドナー不足を鑑み、当院では適応を見極めながら自己心機能の回復を目指した治療も積極的に行っております。
補助人工心臓装着術
補助人工心臓は、弱った心臓のポンプ機能そのものを代行して、全身に必要な血液を送り出し、生命を維持する機械的な血液ポンプです。日本においては、心臓移植のための臓器提供が極端に不足しており、心臓移植が必要と判断されてから、心臓移植を受けられるまでに3〜4年待たないといけません。その心臓移植を待っている間、生命を維持する手段として左室補助人工心臓を用います(Bridge to Transplantation)。左室補助人工心臓は体外設置型のNIPRO VADが主流でしたが、2011年春から植込み型補助人工心臓の使用が保険承認され、当院では多くの患者さんに植込み型補助人工心臓を使用しております。植込み型補助人工心臓を装着した場合、自宅に復帰することも可能であり、心臓移植を待機している間の生活の質(QOL)も著しく改善します。その成績の良さ、QOLの高さから、心臓移植を受けられない患者さんにとって、心臓移植に代わる最終治療としての使用も海外で行われており、日本でも臨床治験が現在行われております(Destination Therapy)。また左室補助人工心臓を装着し、自己の心臓を休ませることで、心機能が回復される方もおられ、そのような患者さんに対し補助人工心臓を取り外すこともあります(Bridge to Recovery)。


