坂庭嶺人 ≪公衆衛生学≫ 大容量ステロイド投与療法によるCOVID-19
重症化患者の院内死亡リスク改善効果を解明
~Withコロナ時代の急性期死亡率改善に期待~
2023年2月8日
掲載誌 Critical Care
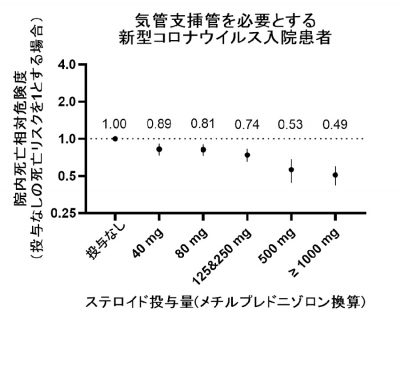 図1. ステロイド静脈投与量と院内死亡リスクの関連
図1. ステロイド静脈投与量と院内死亡リスクの関連
クリックで拡大表示します
研究成果のポイント
- 研究チームは新型コロナウイルス感染症重症化患者に対して、大容量ステロイド・パルス療法※1が院内死亡リスク減少に有効であることを解明した。一方で、比較的軽症患者へのステロイド・パルス療法はかえって死亡リスクを高めることも明らかになった。
- 新型コロナウイルス感染症の治療評価はバイアスが非常に大きく、大容量ステロイドの正確な評価も非常に困難であった。本研究では大規模かつ最新の分析技術Cloning, Censoring, Weighting Method for Marginal Structural Model ※2を臨床研究に応用する事で、より正確な評価を可能にした。
- 重症化新型コロナウイルス感染症患者に対する治療方法の確立に期待。
概要
大阪大学大学院医学系研究科の坂庭嶺人助教(社会医学講座公衆衛生学)らのグループは、大容量一括ステロイド静脈投与(ステロイド・パルス療法)は新型コロナウイルス感染症(COVID-19)重症化患者の院内死亡リスク改善に有効であることを明らかにしました。
2020年以降、COVID-19に対する様々な有用な治療法の探索が世界的に進められてきました。イギリスの国家を挙げての臨床研究では、小容量のステロイド投与治療の有効性が確認されましたが、一方でステロイドは副作用も非常に強力な薬剤であるため過剰な投与では逆効果で死亡率を上げてしまう可能性も懸念されていました。適切な投与量・投与方法について専門家の間でも意見が割れており、科学的なエビデンスの構築が求められていました。
今回、研究グループは、日本全国のCOVID-19入院患者、約67,000人の入院中の治療内容(どのタイミングでどのような治療をどの程度の容量で実施したのか?)、その後の退院・院内死亡状況などを、最新の分析技術を用いて詳細な解析を実施しました。結果、重症化患者ではステロイド・パルス療法は、小容量ステロイド投与やステロイド療法を実施しない場合よりも、有意に致死率を改善することを明らかにしました。
COVID-19重症化患者数はいまだ増え続けています。比較的医療費も安価で小規模な病院などでも実施可能なステロイド・パルス療法の有効性が認められた本研究は、今後のCOVID-19の院内死亡者数の改善などに大きな貢献が期待されます。
研究の背景
2020年の初頭から続く新型コロナウイルス感染症(COVID-19)大流行に伴い、この未知のウイルスに対する有効な治療法の開発および探索が世界的に進められてきました。イギリスが国家を挙げて実施した大規模臨床研究では、小容量のステロイドの有効性(本研究では、メチルプレドニゾロン約40㎎に相当)が認められましたが、ステロイドは免疫力低下などの副作用も非常に強い薬剤でもあり、など中容量以上のステロイド治療については返って死亡リスクを上昇させる恐れも懸念されており、適切な投与量・投与方法について専門家の中でも意見が割れていました。この答えのでない原因の大きな一因は、COVID-19に対する治療評価は大きなバイアスが生じやすく、正確な評価そのものが非常に困難であるためです。
2023年現在では、変異株の弱毒化によりCOVID-19患者の重症化率・軽症者を含む全体の致死率は下がりましたが、感染者数の大幅な増加に伴い1か月当たりの重症化患者は依然高く、死亡数も日本国内においても増加の傾向にあります。これらの事からもCOVID-19重症化患者に対する科学的エビデンス構築はいまだ世界的にも重要かつ急務の課題となっております。
本研究の内容
研究グループは、日本全国のCOVID-19入院患者約67,000人の医療データ※3を最新の分析技術cloning, censoring, weighting method for marginal structural modelによって詳細に分析しました。気管支挿管を必要とするような重症化患者においてステロイド・パルス療法は、小容量のステロイド療法に比べて約40-30%、ステロイドを用いない場合に比べて約50%の院内死亡リスクの改善が認められました(図1)。
また、気管支挿管とステロイド・パルス療法開始の間隔が短いほど、より死亡リスクが減少することも分かりました。しかしながら、一方で比較的軽症患者に対するステロイド・パルス療法はかえって死亡リスクを増加してしまうということも本研究で明らかになりました(図2)。
興味深いことに、バイアスを取り除かない状態の単純集計では、ステロイド・パルス療法を用いた場合の院内死亡はステロイド投与をしなかった患者群よりも高いという真逆の結果となりました。この事からも、COVID-19の治療成績に関する研究では、より慎重な分析と結果の吟味が必要であることも示唆されました(図3)。
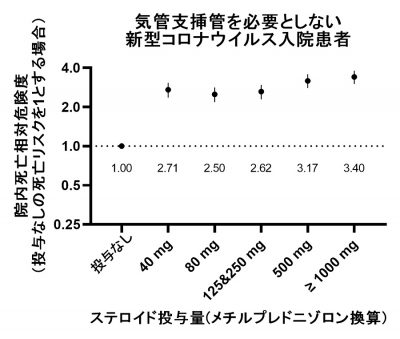 図2. ステロイド静脈投与量と院内死亡リスクの関連
図2. ステロイド静脈投与量と院内死亡リスクの関連
(気管支挿管を必要としない患者の場合)
クリックで拡大表示します
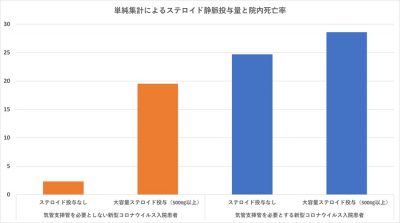 図3. 単純集計によるステロイド静脈投与量とCOVID-19入院患者の院内死亡率
図3. 単純集計によるステロイド静脈投与量とCOVID-19入院患者の院内死亡率
(ステロイド静脈投与量はメチルプレドニゾロン換算)
クリックで拡大表示します
本研究が社会に与える影響(本研究成果の意義)
本研究成果により、COVID-19重症化患者に対する治療方法の確立と今後の死亡者数減少への貢献が期待されます。特に、ステロイドの医療費は他の重篤化コロナウイルス治療と比較しても比較的安価で、治療に際し最新の医療機器のような特筆すべき高度な技術も不要です。
このことから、日本国内のみならず発展途上国など様々な諸外国においても、本研究成果を生かした治療法がCOVID-19重症化患者に対して臨床適用されることが期待されます。
研究者のコメント
<坂庭 嶺人 助教>
Withコロナ時代の混迷を極める医療現場にとって、本研究がその改善の一助となれば幸いです。今回のプロジェクトを通して、新型コロナウイルス治療の適切な医療評価の難しさを感じました。その中で、科学的エビデンスを見出せた事は研究者冥利に尽きます。今後も、このような研究を通してよりよい臨床研究を進めていければと思います。
用語説明
※1 ステロイド・パルス療法
大容量のステロイドを静脈投与で一括投与する治療法。通常の経口投与や少量ステロイド投与よりも体内の抗炎を抑える効果が高い。反面、身体の免疫力を強力に抑えるため真菌やバクテリアの増殖など副作用も大きく、新型コロナウイルス感染症治療に関しても専門家の間で意見が割れていた。本研究では、メチルプレドニゾロン換算として、500㎎以上のステロイド一括投与をステロイド・パルス療法と定義した。
※2 Cloning, Censoring, Weighting Method for Marginal Structural Model
本研究では、Marginal Structural Modelという分析技術を臨床応用した。図3が示すように新型コロナウイルス感染症治療に関する臨床評価はバイアス掛かりやすく非常に難しい。そこで本研究では、1)ステロイド・パルス療法を実施するに至る患者の特徴、2)入院からステロイドを投与するまでの時期と投与量、3)ステロイド投与前後の他の薬剤などの治療状況、4)投与してから院内死亡または退院までの期間、などの違いから生じるバイアスを、上記の分析技術で正確に除去・臨床評価した。
※3 日本全国のCOVID-19入院患者約67,000人の医療データ
本研究では、DPC(Diagnosis Procedure Combination)データをベースに、COVID-19治療の臨床評価に対応する形のデータセットを作成・分析した。DPCデータとは、日本全国の急性期病院が診断報酬を計算する仕組みの一つで、医師の診断の基づいた臨床情報と入院から退院に至るまで、保険適応可能な診療行為などの情報が細かくレコードされたデータセットを指す。
特記事項
本研究成果は、2023年2月8日(水)(日本時間)に英国科学誌「Critical Care」(オンライン)に掲載されました。
【タイトル】
“Intravenous methylprednisolone pulse therapy and the risk of in-hospital mortality among acute COVID-19 patients: A nationwide clinical cohort study”
【著者名】
坂庭嶺人1, 諸見里拓宏2,6, 徳田安春3,4,6(*責任著者),谷口清州5,6, 渋谷健司6
- 大阪大学 大学院医学系研究科 社会医学講座 公衆衛生学
- 沖縄県立南部医療センター・こども医療センター
- 筑波大学医学医療系
- 群星沖縄臨床研究センター
- 国立病院機構三重病院
- 東京財団政策研究所
【DOI番号】10.1186/s13054-023-04337-5
本研究は、東京財団政策研究所の助成を受け、大阪大学メディカルデータサイエンス研究拠点の形成プロジェクトの技術的協力を得て行われました。
本件に関して、オンラインにて記者発表を行いました。











