山本 修平、小玉 尚宏 ≪消化器内科学≫ 肝がん免疫療法抵抗性の新たな分子機序を解明
~NRF2-COX2経路が新たな治療標的かつ効果予測マーカーに~
2026年1月16日
掲載誌 HEPATOLOGY
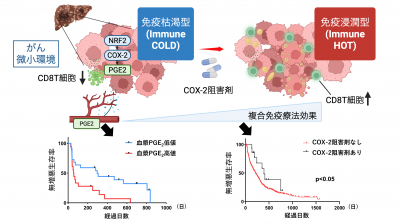 図1: 肝細胞癌におけるNRF2-COX2-PGE2経路を介した免疫療法抵抗性獲得機構
図1: 肝細胞癌におけるNRF2-COX2-PGE2経路を介した免疫療法抵抗性獲得機構
NRF2-COX-PGE2経路活性化により免疫細胞が腫瘍内に少ない「免疫枯渇型」腫瘍が形成され、複合免疫療法に抵抗性を示す。
血漿PGE2濃度により複合免疫療法の効果が予測されCOX-2阻害剤が複合免疫療法に対する抵抗性解除につながる可能性がある。クリックで拡大表示します
研究成果のポイント
- 肝細胞がんにおいて、複合免疫療法(アテゾリズマブ※1・ベバシズマブ※2)が効かない原因を解明
- がん細胞内のNRF2※3活性化がCOX-2※4経路を介してがんに対する免疫を抑制していることが分かり、COX-2阻害剤の併用が、免疫抑制を解除し、免疫療法の効果を高める可能性が示唆された
- COX-2の代謝産物プロスタグランジンE2※5が、免疫療法の効果予測マーカーとなる可能性が示され、新たな治療戦略開発につながることに期待
概要
大阪大学大学院医学系研究科の山本修平さん(博士課程後期、大阪大学医学部附属病院 医員)、小玉尚宏教授(消化器内科学)の研究グループは、肝細胞がんに対する複合免疫療法であるアテゾリズマブ(抗PD-L1抗体)/ベバシズマブ(抗VEGF-A抗体)療法において、治療抵抗性をもたらす分子メカニズムの一端を解明しました。
本研究では、がん細胞内の転写因子NRF2の活性化がCOX-2経路を亢進させ、腫瘍内への免疫細胞の浸潤を抑制することで、抗腫瘍免疫からの逃避を促し、免疫療法に対する抵抗性を獲得することを明らかにしました(図1)。
肝細胞がんは再発率が高く、予後不良ながんとして知られています。近年、免疫チェックポイント阻害剤※6の導入により治療選択肢は広がったものの、その効果は一部の患者に限られているのが現状です。肝細胞がんは遺伝的多様性が極めて高く、遺伝子異常とがん微小環境※7、さらには治療抵抗性との関係については、十分に解明されていませんでした。
そこで本研究では、遺伝的多様性を再現したマウス肝がんモデル、ヒト肝細胞がん検体、さらに国際臨床試験データを用いた包括的解析を行い、遺伝子異常とがん微小環境、治療抵抗性との関連を調べました。その結果、複合免疫療法に対して治療抵抗性を示す腫瘍では、NRF2およびCOX-2経路が活性化しており、免疫細胞が浸潤しにくいがん微小環境を形成していることがわかりました。さらに、COX-2の代謝産物であるプロスタグランジンE₂(PGE₂)に着目した解析から、治療開始前の血漿PGE₂濃度が高い患者では複合免疫療法の効果が不良なことが分かり、PGE₂が非侵襲的な効果予測バイオマーカーとなる可能性が示されました。また、COX-2阻害剤服用例では非服用例と比較して、複合免疫療法の効果が高いことが示されました。
本研究成果は、免疫療法抵抗性の分子基盤の理解を深めるとともに、治療効果を予測し、抵抗性を克服するための新たなバイオマーカーや治療戦略開発につながることが期待されます。
本研究成果は、米国科学誌「HEPATOLOGY」に、1月16日(金)に公開されました。
研究の背景
肝細胞がんは、慢性肝疾患を背景に発症することが多く、診断時にはすでに進行している症例も少なくありません。外科切除や局所治療が困難な進行例では、薬物療法が治療の中心となります。近年、免疫チェックポイント阻害剤を含む複合免疫療法(アテゾリズマブ/ベバシズマブ療法)が肝細胞がん治療に導入され、治療成績は改善しつつあります。しかし、その奏効率※8は約3割にとどまり、初期から効果が得られない症例も一定数存在するなど、治療効果には大きな個人差があります。このような治療抵抗性の背景には、腫瘍組織内における免疫細胞の分布や機能状態の違いが関与している可能性が指摘されています。特に、腫瘍内部に免疫細胞がほとんど存在しない、いわゆる「免疫枯渇型のがん微小環境」(Immune COLD)は、免疫療法の効果が制限される重要な要因の一つと考えられています。一方で、肝細胞がんは遺伝子変異の組み合わせが非常に多様で、腫瘍間不均一性が高いがんとして知られています。しかし、このような遺伝的背景がどのように免疫環境を形成し、治療抵抗性に関与しているのか、十分に解明されていませんでした。また、治療開始前に免疫療法の有効性を予測できる指標も限られており、患者ごとに最適な治療を選択するための根拠は十分とは言えない状況でした。
研究の内容
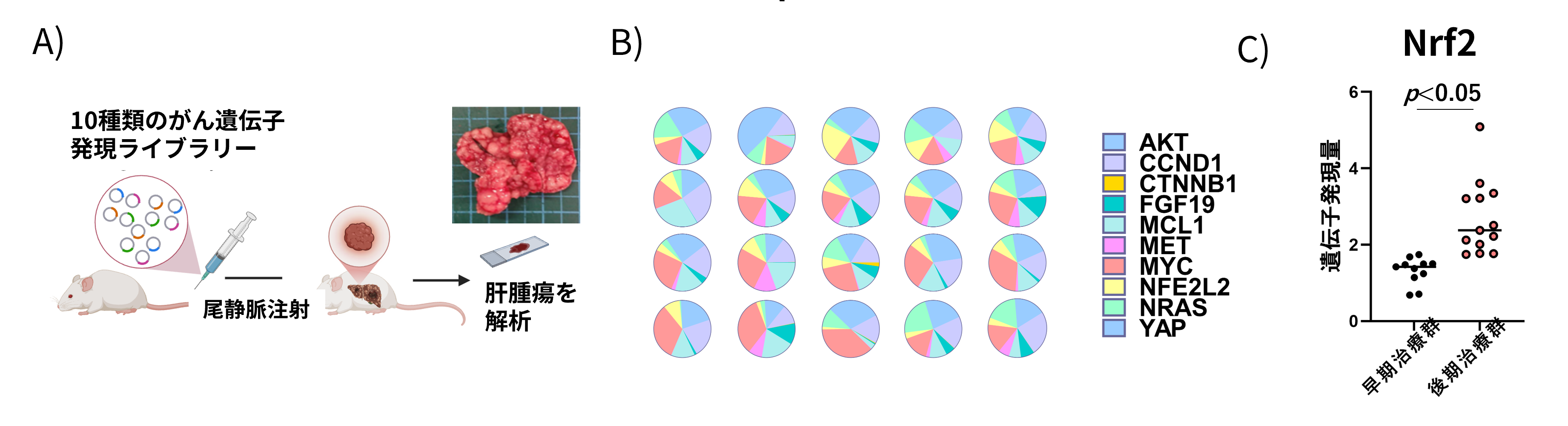 図2: A)10種類のがん遺伝子を尾静脈より急速静注し肝腫瘍を形成、B)各腫瘍内のがん遺伝子の頻度分布は腫瘍毎に異なり、腫瘍間不均一性が認められる、C)複合免疫療法抵抗性腫瘍ではNRF2遺伝子発現が上昇クリックで拡大表示します
図2: A)10種類のがん遺伝子を尾静脈より急速静注し肝腫瘍を形成、B)各腫瘍内のがん遺伝子の頻度分布は腫瘍毎に異なり、腫瘍間不均一性が認められる、C)複合免疫療法抵抗性腫瘍ではNRF2遺伝子発現が上昇クリックで拡大表示します
本研究では、肝細胞がんが持つ遺伝的多様性とがん微小環境に着目し、免疫療法に対する治療抵抗性との関連を解明することを目的としました。そのため、遺伝的多様性を再現したマウス肝がんモデル、ヒト肝細胞がん検体、さらに国際臨床試験データを用いた包括的解析を行いました。
具体的には、10種類のがん関連遺伝子をランダムにマウス肝臓内で発現させることで、様々ながん遺伝子の組み合わせを持った肝がんが一度に多数発生するマウスモデル(腫瘍間不均一性モデル)を作製し、複合免疫療法(抗PD-L1抗体+抗VEGF-A抗体)による治療実験を実施しました(図2A-B)。その結果、複合免疫療法に抵抗性を示した腫瘍においてNRF2遺伝子の有意な発現上昇を認めました(図2C)。
次に、マウス肝がん細胞株の同型同種移植モデル※9を用いて、腫瘍細胞でNRF2を強制発現させた結果、強制発現腫瘍は複合免疫療法に対して治療抵抗性を示しました(図3A)。強制発現腫瘍では、T細胞などの免疫細胞浸潤に乏しいがん微小環境を呈しており、COX-2遺伝子の発現上昇が認められました(図3B-C)。
そこで、NRF2強制発現腫瘍に対して、複合免疫療法に加えて、COX-2阻害剤を投与した結果、腫瘍内にT細胞を中心とした免疫細胞浸潤が増加し、治療抵抗性が消失することが分かりました(図3D-E)。
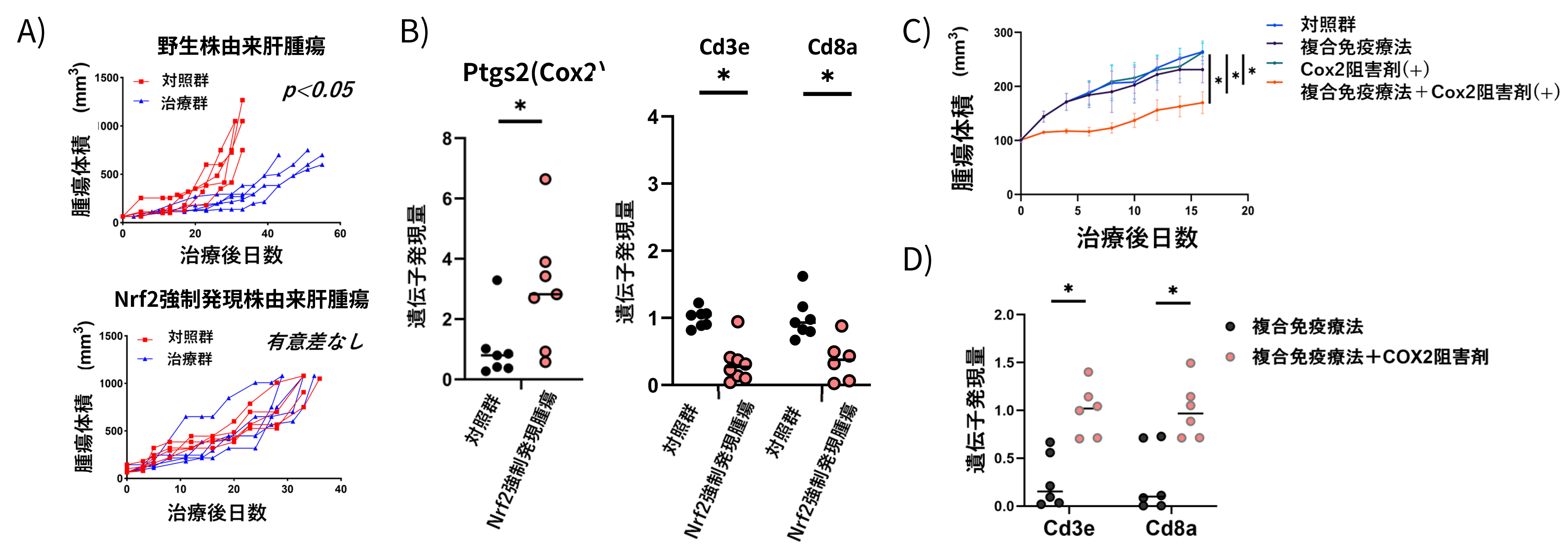 図3: A)マウス肝がん細胞株の同系同種移植モデルにおいて、Nrf2強制発現株由来肝腫瘍は、複合免疫療法に治治療抵抗性を
図3: A)マウス肝がん細胞株の同系同種移植モデルにおいて、Nrf2強制発現株由来肝腫瘍は、複合免疫療法に治治療抵抗性を
示した、B)Nrf2強制発現腫瘍ではPtgs2(Cox2)遺伝子の発現が上昇し、腫瘍内の免疫細胞(CD3/CD8陽性T細胞)湿潤が減少した、C)複合免疫療法にCOX-2阻害剤を追加する事で、治療抵抗性は消失した、D)COX-2阻害剤投与により腫瘍内の免疫細胞湿潤が
改善した、*p<0.05クリックで拡大表示します
次に、臨床的意義を検討するために、患者検体を用いた解析を行いました。免疫療法開始前の肝がん生検組織を用いたRNA-seq解析※10の結果、アテゾリズマブ/ベバシズマブ療法の非奏効例では奏効例と比較し、腫瘍内のT細胞などの免疫細胞浸潤が少なく、NRF2発現の上昇が認められました(次項図4A-B)。
また、がん組織のNRF2遺伝子発現高値症例においては、低値症例と比較し、無増悪生存期間※11が有意に短縮しました(次項図4C)。
次に、アテゾリズマブ/ベバシズマブ療法の国際第III相臨床試験(IMbrave150)において取得された治療開始前肝がん生検組織247検体を用いて、外部検証を行った結果、非奏効例では奏効例と比較し、腫瘍内の免疫細胞浸潤が少ない免疫枯渇型のがん微小環境を呈しました(図5A)。また、NRF2とCOX2の遺伝子発現並びに、NRF2経路とプロスタグランジン合成経路の間に正の相関関係が認められました(図5B-C)。以上から、NRF2-COX2経路を介した免疫枯渇型がん微小環境形成が、複合免疫療法の抵抗性に関与していることが示されました。
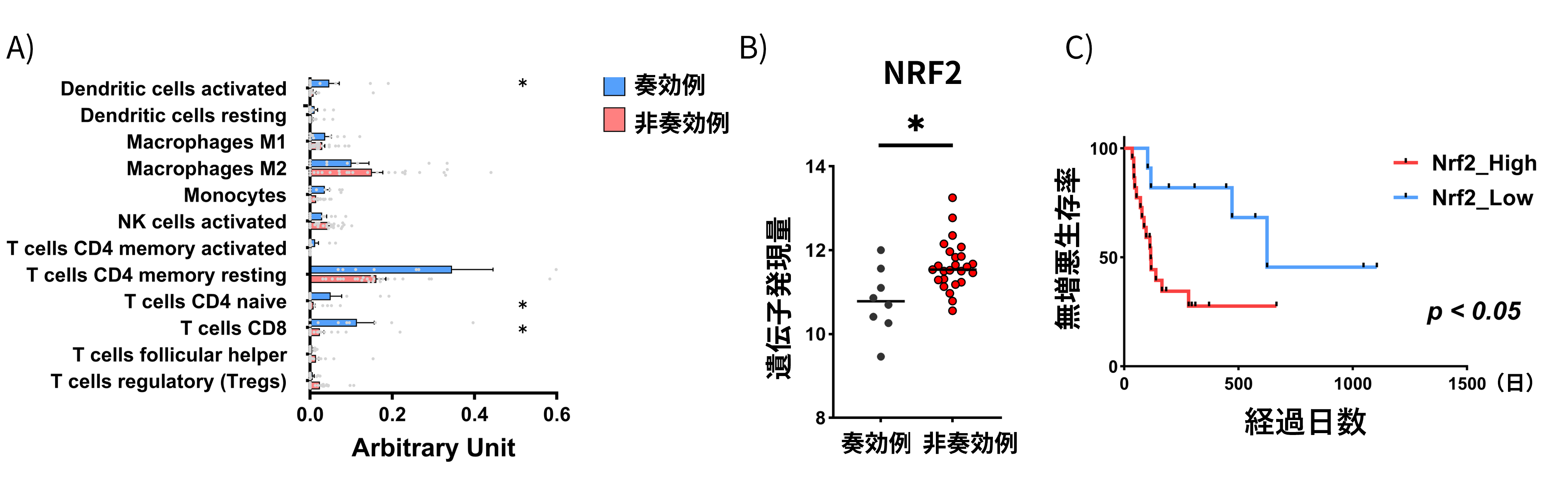 図4: A)アテゾリズマブ/ベバシズマブ複合免疫療法を受けた肝がん患者の治療前腫瘍生検組織33検体を用いた
図4: A)アテゾリズマブ/ベバシズマブ複合免疫療法を受けた肝がん患者の治療前腫瘍生検組織33検体を用いた
RNA-Sequence解析の結果、非奏効例では奏効例と比較し、CD8T細胞などの免疫湿潤が乏しいがん免疫微小環境を呈した、
B)非奏効例では奏効例と比較し、NRF2遺伝子発現が高値であった、C)NRF2高発現腫瘍の患者では、複合免疫療法における
無増悪生存期間が有意に短縮した、*p<0.05クリックで拡大表示します
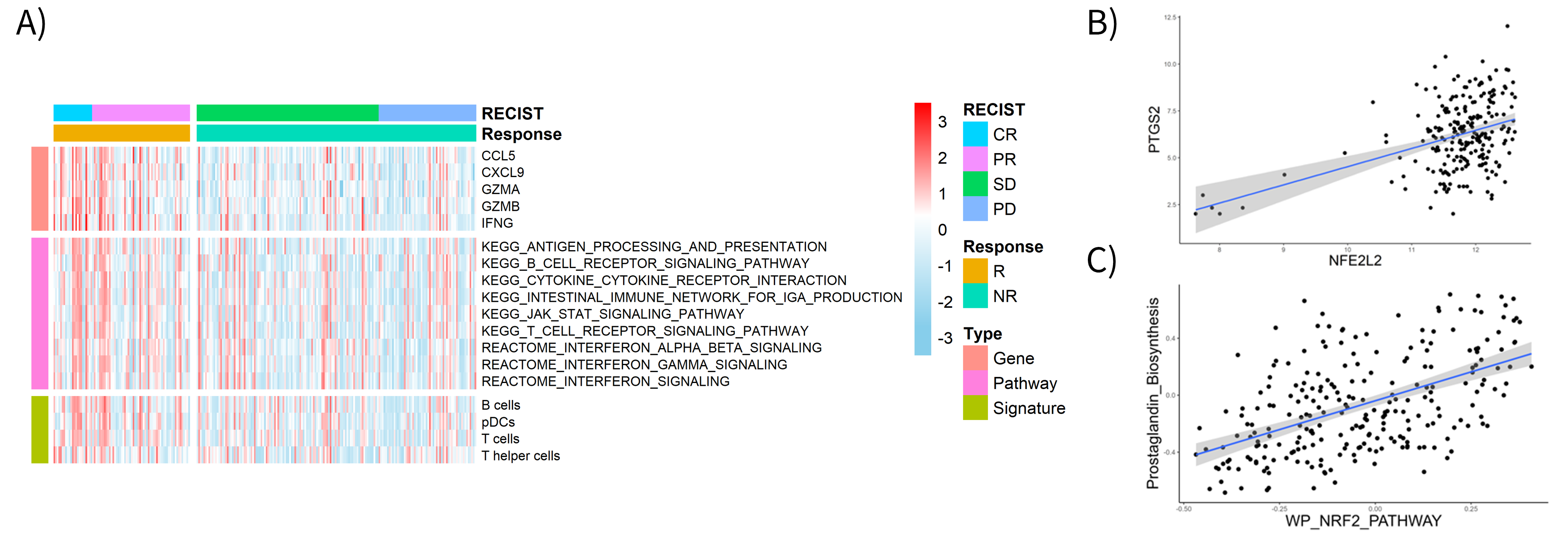 図5: A)アテゾリズマブ/ベバシズマブ療法の第Ⅲ相臨床試験(IMbrave150)に登録された患者集団肝腫瘍組織の
図5: A)アテゾリズマブ/ベバシズマブ療法の第Ⅲ相臨床試験(IMbrave150)に登録された患者集団肝腫瘍組織の
RNA-Sequence解析では、非奏効例では奏効例と比較し、CD8細胞などの免疫湿潤が乏しく、
免疫関連のパスウェイの活性化に乏しいがん免疫微小環境を呈した、B)がん組織において、NRF2とPTGS2(COX2)の
遺伝子発現並びにNRF2経路とプロスタグランジン合成経路の活性化が正に相関したクリックで拡大表示します
最後に、NRF2-COX2経路の治療標的並びに効果予測マーカーとしての有用性を検討しました。アテゾリズマブ/ベバシズマブ複合免疫療法を受けた肝がん患者549例の中で、COX-2阻害剤服用例は非服用例と比し、有意に無増悪生存期間が延長しており、COX-2阻害により複合免疫療法の治療効果が増強される可能性が考えられました(図6A)。また、アテゾリズマブ/ベバシズマブ複合免疫療法を受けた肝がん患者40例の治療前血漿PGE2濃度を測定した結果、非奏効例ではPGE₂の濃度が有意に高値でありました。そこで、血漿PGE₂濃度に基づいて生存期間を検討した結果、高値例は低値例と比較し、有意に無増悪生存期間が短縮していました。以上から、PGE₂は複合免疫療法の効果を予測する非侵襲的なバイオマーカーとなる可能性も示されました(図6B-C)。
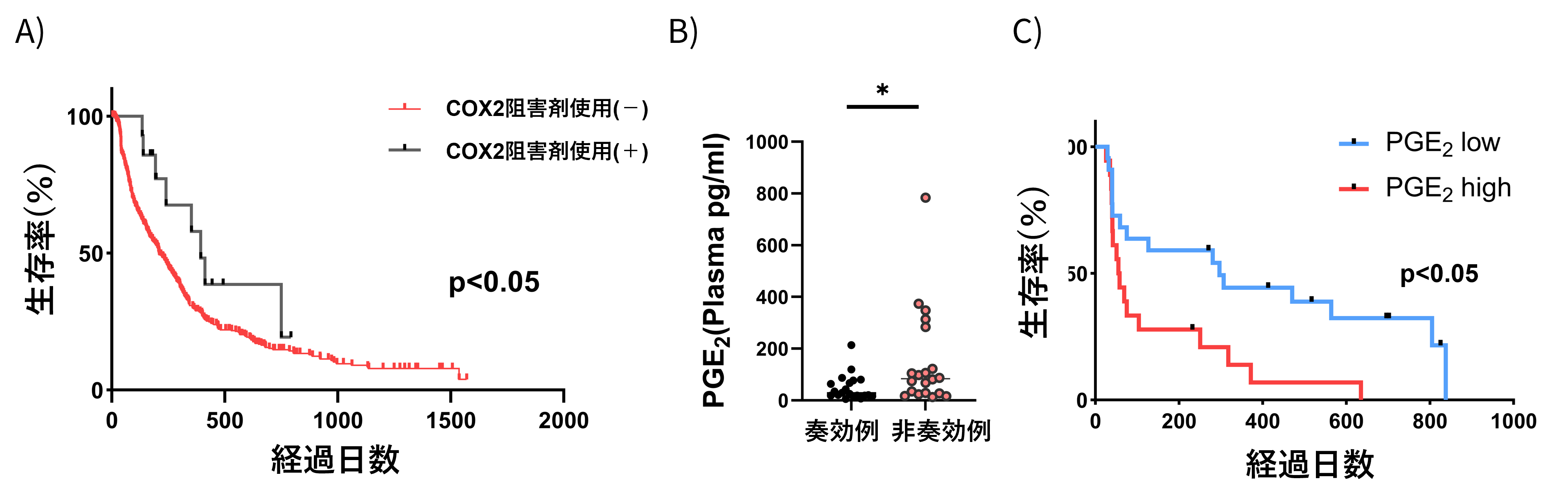 図6: A)アテゾリズマブ/ベバシズマブ複合免疫療法を受けた肝がん患者549例の中で、COX-2阻害剤服用例は
図6: A)アテゾリズマブ/ベバシズマブ複合免疫療法を受けた肝がん患者549例の中で、COX-2阻害剤服用例は
非服用例と比し、有意に無憎悪生存期間が延長した、B)アテゾリズマブ/ベバシズマブ複合免疫療法を受けた
肝がん患者40例の治療前血漿PGE2濃度を測定した結果、非奏効例ではPGE2の濃度が有意に高値であった、
C)血漿PGE2濃度高値例は有意に無憎悪生存期間が短縮した*p<0.05クリックで拡大表示します
本研究が社会に与える影響(本研究成果の意義)
本研究成果により、免疫療法が効きにくい患者さんを事前に見分けること、免疫療法の効果が長く続く治療法の開発、および既存薬を活用した新たな治療戦略の提案が期待されます。これにより、がん治療の個別化が進み、患者さんの予後改善や医療資源の有効活用につながると考えられます。
研究者のコメント
<小玉 尚宏 教授のコメント>
肝がん患者さんに対する薬物療法は近年大きく進歩してきましたが、依然として治療効果には限界があり、副作用の問題も少なくありません。私たち消化器内科教室は、「最適な治療を、最適な患者さんへ届ける」ことを使命とし、日々研究と診療に取り組んでいます。今回の研究成果が、肝がん治療の個別化を一歩前進させ、少しでも多くの患者さんにとって希望となることを願っています。
用語説明
※1 アテゾリズマブ
PD-L1を標的とする免疫チェックポイント阻害剤。がん細胞による免疫抑制を解除し、抗腫瘍免疫を活性化する。
※2 ベバシズマブ
VEGFを標的とする抗体薬。腫瘍血管新生を抑制し、腫瘍環境を改善することで免疫療法の効果を高める。
※3 NRF2(Nuclear factor erythroid 2–related factor 2)
細胞の酸化ストレス応答を制御する転写因子。がんにおいては、治療抵抗性や免疫回避に関与することが知られている。
※4 COX-2(Cyclooxygenase-2)
炎症や免疫制御に関与する酵素。がん細胞で過剰に活性化すると、免疫抑制的な腫瘍微小環境を形成する。
※5 プロスタグランジンE2(PGE₂)
COX-2により産生される脂質メディエーター。免疫細胞の機能を抑制し、がんの免疫逃避に関与することが知られている。
※6 免疫チェックポイント阻害剤
免疫細胞が本来持つ「ブレーキ機構(免疫チェックポイント)」を解除することで、がん細胞に対する免疫応答を活性化させる薬剤。がん免疫療法の中核をなす治療法で、PD-1、PD-L1、CTLA-4などを標的とする抗体医薬が含まれる。
※7 がん微小環境(Tumor MicroEnvironment)
腫瘍組織内およびその周囲に存在する免疫細胞、血管、線維芽細胞、サイトカインなどから構成される環境の総称。免疫細胞の種類や分布、機能状態は免疫療法の治療効果に大きな影響を与える。
※8 奏効率
治療によって腫瘍の縮小や消失が認められた患者の割合。一般に完全奏効(CR)および部分奏効(PR)を示した症例の合計割合として定義される。
※9 同型同種移植モデル
同じ種類・同じ遺伝的背景をもつ動物どうしで、細胞や組織を移植する実験方法。免疫が働いている状態で病気を再現するための動物実験モデルとして用いられる。
※10 RNA-Seq(RNAシーケンス)
細胞や組織中のRNAを網羅的に解析する手法。遺伝子発現量や発現パターンを高精度に測定でき、疾患関連遺伝子や分子経路の解析に用いられる。
※11 無増悪生存期間
治療を開始してから、病気が悪化(進行)せずに過ごせた期間。患者さんの生活の安定性や治療の有効性を示す大切な目安のひとつ。
特記事項
本研究成果は、2026年1月16日(金)に米国科学誌「HEPATOLOGY」(オンライン)に掲載されました。
【タイトル】
“NRF2–COX2–PGE2 Axis Drives Immune Cold Tumors and Predicts Resistance to Combination Immunotherapy in Hepatocellular Carcinoma”
【著者名】
Shuhei Yamamoto1,†, Takahiro Kodama1,†, Akifumi Kuwano2, Kazuki Maesaka1, Tomomi Yoshida-Hashidate3, Hideo Shindou3,4, Haruhiko Takeda5, Kumiko Shirai1, Yuta Myojin1, Kazuhiro Murai1, Yuki Makino1, Yuki Tahata1, Yoshinobu Saito1, Atsushi Hosui6, Yasutoshi Nozaki7, Tasuku Nakabori8, Kazuyoshi Ohkawa8, Satoshi Tanaka9, Akira Nishio10, Masanori Miyazaki11, Hayato Hikita1, Kenta Motomura2, Amaia Lujambio12, Akinobu Taketomi13, Hidetoshi Eguchi14, and Tetsuo Takehara6
(†責任著者)
【所属】
1. 大阪大学大学院医学系研究科 消化器内科学講座
2. 飯塚病院 肝臓内科
3. 国立国際医療研究センター 脂質生命科学研究部門/国立健康危機管理研究機構
4. 東京大学大学院医学系研究科 リピドミクス社会連携講座
5. 京都大学大学院医学研究科 消化器内科学
6. 大阪労災病院 消化器内科
7. 関西労災病院 消化器内科
8. 大阪国際がんセンター 肝胆膵内科
9. 国立病院機構 大阪医療センター 消化器内科
10. 地域医療機能推進機構(JCHO)大阪病院 消化器内科
11. 大阪けいさつ病院 消化器内科
12. マウントサイナイ医科大学(アイカーン医学校) 腫瘍学講座
13. 北海道大学大学院医学研究院 消化器外科学Ⅰ
14. 大阪大学大学院医学系研究科 消化器外科学
なお、本研究は、日本医療研究開発機構(AMED)肝炎等克服実用化研究事業 肝炎等克服緊急対策研究事業「NAFLD/NASHおよび非ウイルス性肝がんの病態解明と治療法開発」、「MASLD/MASH肝がんの治療開発を目指すリピド・ゲノミクス研究3.0」、次世代がん医療加速化研究事業「革新的な腫瘍不均一性モデル動物と多施設共同臨床研究による肝癌複合免疫療法効果予測バイオマーカー探索」、革新的がん医療実用化研究事業「がん進展過程における疑似時間解析を利用したがん微小環境構成細胞間のネットワーク解明と新規治療標的の探索」,日本学術振興会(JSPS)科学研究費補助金研究の一環として行われました。
DOI:10.1097/HEP.0000000000001677.
【参考URL】
小玉 尚宏 教授
研究者総覧URL https://rd.iai.osaka-u.ac.jp/ja/0beed4448a279bc6.html










